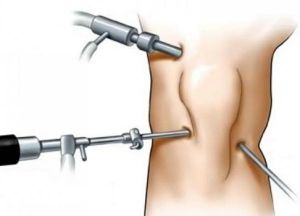
А.М. Лубнин, В.И. Трубников, А.А. Сурин
КГУЗ «Краевая клиническая больница», г. Красноярск
ГОУ ВПО «Красноярский государственный медицинский унивеситет»
В последние годы развитие мировой медицины характеризуется как технологический взрыв. При этом травматология и ортопедия являются одной из наиболее интенсивно развивающихся отраслей. Подобное объясняет и быстро растущая потребность населения в высокотехнологичных ортопедических операциях, и тот факт, что технологии, используемые в ортопедии, ассимилируют новейшие достижения в металлургии, биохимии, материаловедении. Потребность в обеспечении населения высокотехнологической медицинской помощью (ВМП) в различных отраслях медицины составляет не менее 60%, и травматология является одной из первых в этом списке.
В памяти еще сохранились времена, когда основным методом лечения переломов являлось скелетное вытяжение, а высокотехнологичной считалась методика Илизарова. Между тем существующие сегодня технологии позволяют восстанавливать функцию поврежденного сегмента в минимальные сроки, еще до снятия послеоперационных швов. В лечении повреждений и заболеваний суставов передовые позиции заняла артроскопия.
 Долгое время артроскопия позиционировалась как малоинвазивный метод удаления менисков коленного сустава. Бытовало ошибочное мнение (порой и среди травматологов), что мениски нужно непременно удалять, и это является основной целью операции. Однако современный уровень развития артроскопии предполагает проведение, прежде всего, реконструктивно-восстановительных операций практически на всех синовиальных суставах и некоторых непреформированных пространствах.
Долгое время артроскопия позиционировалась как малоинвазивный метод удаления менисков коленного сустава. Бытовало ошибочное мнение (порой и среди травматологов), что мениски нужно непременно удалять, и это является основной целью операции. Однако современный уровень развития артроскопии предполагает проведение, прежде всего, реконструктивно-восстановительных операций практически на всех синовиальных суставах и некоторых непреформированных пространствах.
Артроскопия в Красноярске
Спектр артроскопических вмешательств, проводимых в Красноярске в краевой больнице, включает реконструктивные операции на плечевом суставе, санационные и декомпрессивные артроскопии голеностопного, локтевого суставов, субакромеального и карпального пространств.
Артроскопия коленного сустава на первом месте
Между тем патология коленного сустава традиционно занимает ведущее место в структуре артроскопий. Этот сустав наиболее подвержен как травмирующим воздействиям, занимая до 10% всех травм опорно-двигательного аппарата, так и дегенеративно-дистрофическим проявлениям, наиболее частым из которых является остеоартроз (гонартроз). Ведущую роль в развитии гонартроза (особенно у молодых пациентов), по нашему мнению, являются повреждения внутренних структур сустава. Кроме того, причинными могут выступать такие факторы, как генетическая неполноценность хряща, избыточная нагрузка, обусловленная профессией или повышенной массой тела, обменные артропатии, ревматические и специфические поражения синовии. Симптомы гонартроза не зависят от первопричины и проявляются механическими болями, крепитацией, синовитом, нарушением функции. Исходом в конечной стадии является разрушение сустава и стойкая утрата трудоспособности. В связи с этим крайне важна своевременная диагностика внутренних поражений коленного сустава. Развитие артроскопии позволило сделать большой шаг в решении этой проблемы.
В краевой клинической больнице начиная с 1999 года было выполнено свыше 2 тысяч артроскопических операций. В последнее время отмечается тенденция к увеличению доли жителей Красноярска. Среди наших больных мы не отмечали существенной разницы в соотношении женщины — мужчины. Изолированные повреждения внутрисуставных структур встречались в 62%, сочетанные в 38%. Изолированные повреждения хряща встречались лишь в 3% случаев, в остальных же они сочетались с повреждением других внутрисуставных структур. Сопутствующие повреждения суставного хряща различных степеней по Outerbridge выявлены у 22% пациентов. Предоперационное клиническое обследование в сочетании с рентгено- и ультрасонографией позволило диагностировать 3-4-ю степени хондромаляции во многих случаях уже на догоспитальном этапе, подтвержденных впоследствии артроскопически. Мы считаем это важным деонтологическим моментом, позволяющим своевременно настроить пациента на особый функциональный режим в послеоперационном периоде.
Мы согласны с большинством авторов, что ведущую роль в развитии остеоартроза играет острая и (или) хроническая травма хрящевого покрова. Такая травматизация может быть обусловлена как блокадами сустава, так и нарушением взаимоотношений суставных концов вследствие повреждения капсульно-связочных структур. Посему цель профилактики остеоартроза в такой ситуации определяет следующие задачи: устранение блокирующего фактора, восстановление взаимоотношений в феморо-пателлярном суставе, реконструкция капсульно-связочных структур по показаниям либо их компенсация брэйсами в сочетании с ЛФК.

Разрыв мениска
Разрывы менисков являются наиболее частой причиной риска развития остеоартроза из вышеперечисленных. Резекция мениска является наиболее простой процедурой с точки зрения техники в хирургическом лечении патологии колена. В отношении этого считаем, что термин «менискэктомия» стал архаизмом. На сегодня определено, что резекция этого образования должна проводиться максимально экономно, поскольку объем резекции влияет на стабильность сустава и равномерность распределение нагрузки. При определенном типе разрыва возможен шов (реконструкция) мениска. Появилось достаточное разнообразие техник шва мениска по технике all-inside, то есть изнутри-кнаружи, однако дороговизна имплантатов препятствует их широкому использованию. Между тем нами осуществлена реконструкция менисков у 38 пациентов (преимущественно спортсменов) с хорошими отдаленными результатами (наблюдение более шести месяцев), при этом большая часть операций финансировалась за счет федеральных квот на МВП.
Рассматривая острую травму колена, сопровождающуюся гемартрозом, нужно подчеркнуть, что такая травма не является абсолютным показанием для артроскопического вмешательства, а в ряде случаев артроскопия даже противопоказана. Проанализировав опыт диагностики и лечения таких пациентов, мы выявили отсутствие повреждения внутренних структур сустава в 42% обращений с острой травмой. В связи с этим рекомендуем соблюдать следующий алгоритм:
1. Первые трое суток осуществляются гипотермия и иммобилизация колена, общая аналгезия. После уменьшения болей необходима консультация атроскописта для проведения клинических тестов.
2. В случае повреждения связок решается вопрос о целесообразности их реконструкции, и если таковая отсутствует, проводится лечебная физкультура с применением наружных аппаратов.
3. Артроскопия проводится в отдаленном периоде в случае появления блокад либо некомпенсированной нестабильности.
Вывих наколенника
Вывихи надколенника. Образуются в результате травмы на фоне феморо-пателлярной дисплазии. Частота — до 10% от всех повреждений коленного сустава. Патология, которая в случае острой травмы всегда сопровождается гемартрозом, но не требует срочной артроскопии. Нами накоплен достаточный опыт в лечении этой патологии с применением артроскопической техники. Предпочтение, как правило, отдаем медиальной фиксации порции собственной связки надколенника с целью восстановления баланса поддерживающих связок надколенника и устранения его ротационного смещения.
Повреждение крестообразных связок
Повреждения крестообразных связок коленного сустава возникают в результате травм с высокой энергией и зачастую сочетаются с повреждением хрящей и менисков. Пациенты, не испытывающие потребности в занятии спортом, как правило, не имеют проблем после санационной артроскопии. Однако для спортсмена или пациента с высокой функциональной потребностью такое повреждение препятствует привычным занятиям спортом, является фактором, значительно ухудшающим качество жизни.
Мы накопили значительный опыт реконструкции крестообразных связок. В качестве трансплантата используем аутосухожилия тонкой и полусухожильной мышц (75% мировой практики), в качестве средств фиксации предпочитаем пины Rigid Fix на бедре и систему Biointrafix на tibia. Эти системы фиксации являются наиболее популярными в мире и используются в лучших клиниках спортивной медицины. Перспективным направлением в развитии технологии реконструкции крестообразных связок является техника double bandle, внедрение которой в ККБ мы планируем в самое ближайшее время.
Внутрисуставные переломы
Внутрисуставные переломы — тяжелая патология, приводящая к развитию остеоартроза в половине случаев при условии идеальной репозиции отломков. Артоскопическая техника позволяет осуществлять точную репозицию с минимальной травматизацией суставной капсулы. Движения в суставе после артроскопически контролируемого остеосинтеза начинаются со следующего дня. Функциональные результаты, как правило, превосходят исходы после традиционной открытой техники остеосинтеза.
Дегенеративное поражение хряща
 В лечении дегенеративных поражений хряща мы придерживаемся схемы: неглубокая хондромаляция и хондральные переломы должны быть обработаны механически или в сочетании аблационной пластикой поверхности хряща. Затем назначаются хондропротекторы, физиопроцедуры, противовоспалительные препараты, рекомендуется снижение ходьбы и осевых нагрузок до шести месяцев, проводятся курсы любрикантов. В случае глубоких поражений хряща аблационная хондропластика больше вредна, чем эффективна, должны применяться пособия с целью стимуляции подлежащей субхондральной зоны либо пластика пораженного участка. В последующем — решение экспертных вопросов, проведение курсов ЛФК, ношение брэйсов типа Bledsoe Truster, разгружающих пораженную зону, применение НПВП, физиопроцедур, санаторно-курортное лечение, решение вопроса о протезировании.
В лечении дегенеративных поражений хряща мы придерживаемся схемы: неглубокая хондромаляция и хондральные переломы должны быть обработаны механически или в сочетании аблационной пластикой поверхности хряща. Затем назначаются хондропротекторы, физиопроцедуры, противовоспалительные препараты, рекомендуется снижение ходьбы и осевых нагрузок до шести месяцев, проводятся курсы любрикантов. В случае глубоких поражений хряща аблационная хондропластика больше вредна, чем эффективна, должны применяться пособия с целью стимуляции подлежащей субхондральной зоны либо пластика пораженного участка. В последующем — решение экспертных вопросов, проведение курсов ЛФК, ношение брэйсов типа Bledsoe Truster, разгружающих пораженную зону, применение НПВП, физиопроцедур, санаторно-курортное лечение, решение вопроса о протезировании.
Таким образом, артроскопическая техника является методом выбора в лечении патологии коленного и других суставов. Эндоскоп позволил переосмыслить взгляды на различную патологию, в том числе проблемы остеоартроза. Мы имеем возможность увидеть зарождающийся дегенеративный процесс в суставе и воздействовать на него. Однако, несоответствие рентгенологических данных, отражающих лишь косвенные изменения внутренних структур и визуальной картины патологического процесса, достаточно велико. В связи с этим приходится сожалеть, что артроскопическая картина в форме видеозаписи не имеет той экспертной значимости, какой обладает рентгенограмма, а диагноз хондромаляция III степени нагружаемой зоны мыщелка при достаточно хорошей рентгенологической картине вызывает непонимание некоторых коллег, занимающихся вопросами медицинской экспертизы.
Важным фактором, влияющим на исход лечения, является своевременная обращаемость пациентов. Но зачастую приходится сталкиваться с ситуацией, когда пациентам не выдают направление в поликлинику ККБ, даже несмотря на их неоднократные просьбы. Таким образом, улучшению результатов лечения и предотвращению тяжелых дегенеративных осложнений способствует не только дальнейшее совершенствование лечебных технологий, но и организационные решения по обеспечению доступности консультативной помощи в поликлинике ККБ, своевременная обращаемость, просветительская работа среди населения, тесное взаимодействие ортопедов-травматологов на разных уровнях, сотрудничество смежных с артрологией специальностей.


 Основное хирургическое вмешательство, выполняемое при остром холецистите, − холецистэктомия − удаление желчного пузыря как основного очага воспаления и места образования камней.
Основное хирургическое вмешательство, выполняемое при остром холецистите, − холецистэктомия − удаление желчного пузыря как основного очага воспаления и места образования камней.











 Долгое время артроскопия позиционировалась как малоинвазивный метод удаления менисков
Долгое время артроскопия позиционировалась как малоинвазивный метод удаления менисков 
 В лечении дегенеративных поражений хряща мы придерживаемся схемы: неглубокая хондромаляция и хондральные переломы должны быть обработаны механически или в сочетании аблационной пластикой поверхности хряща. Затем назначаются хондропротекторы, физиопроцедуры, противовоспалительные препараты, рекомендуется снижение ходьбы и осевых нагрузок до шести месяцев, проводятся курсы любрикантов. В случае глубоких поражений хряща аблационная хондропластика больше вредна, чем эффективна, должны применяться пособия с целью стимуляции подлежащей субхондральной зоны либо пластика пораженного участка. В последующем — решение экспертных вопросов, проведение курсов ЛФК, ношение брэйсов типа Bledsoe Truster, разгружающих пораженную зону, применение НПВП, физиопроцедур, санаторно-курортное лечение, решение вопроса о протезировании.
В лечении дегенеративных поражений хряща мы придерживаемся схемы: неглубокая хондромаляция и хондральные переломы должны быть обработаны механически или в сочетании аблационной пластикой поверхности хряща. Затем назначаются хондропротекторы, физиопроцедуры, противовоспалительные препараты, рекомендуется снижение ходьбы и осевых нагрузок до шести месяцев, проводятся курсы любрикантов. В случае глубоких поражений хряща аблационная хондропластика больше вредна, чем эффективна, должны применяться пособия с целью стимуляции подлежащей субхондральной зоны либо пластика пораженного участка. В последующем — решение экспертных вопросов, проведение курсов ЛФК, ношение брэйсов типа Bledsoe Truster, разгружающих пораженную зону, применение НПВП, физиопроцедур, санаторно-курортное лечение, решение вопроса о протезировании. Зачастую больные с повреждениями мениска лечатся консервативно, долго и не очень успешно, иногда приходят пациенты со сроком заболевания 10 лет. К сожалению, не везде есть возможность провести артроскопию чисто технически, да и лечебная
Зачастую больные с повреждениями мениска лечатся консервативно, долго и не очень успешно, иногда приходят пациенты со сроком заболевания 10 лет. К сожалению, не везде есть возможность провести артроскопию чисто технически, да и лечебная