Остеопороз развивается не только в пожилом возрасте. Эта болезнь может быть следствием других заболеваний и вредных привычек. Если своевременно обратиться к специалисту, остеопороз можно предотвратить.
В жизни все течет и меняется. А у человека с возрастом возникают патологические перестройки в организме, которые долгое время могут не заявлять о себе. Такие заболевания, как сахарный диабет, гипертоническая болезнь, гипотиреоз, атеросклероз сосудов, остеопороз и другие хронические заболевания развиваются постепенно, скрытно. Степень их выраженности порой невозможно определить по самочувствию. «Безмолвные» болезни внезапно заявляют о себе грозными осложнениями: инсультом, инфарктом, переломом шейки бедра или позвоночника, полной потерей зрения, почечной и сердечной недостаточностью.
В этой статье хотелось бы рассказать об одном из перечисленных заболеваний – ОСТЕОПОРОЗЕ. Это системное мультифакторное заболевание всего скелета, характеризующееся прогрессирующим снижением массы костной ткани и нарушением микроархитектоники костной ткани. Это приводит к повышенной хрупкости костей и увеличению риска переломов от минимальной травмы и даже без таковой.
Особо опасны осложнения остеопороза – переломы, которые встречаются у 30-40 % пациентов с остеопорозом. Травмы ухудшают качество жизни человека, приводят к инвалидизации и значительно снижают продолжительность жизни.
Эффективность борьбы с остеопорозом до сих пор очень низкая. Основные причины: стертая клиника, недостаточная информированность населения о методах диагностики и лечения остеопороза, дефицит специалистов, умеющих выявлять и лечить остеопороз.
По статистическим данным Российской ассоциации по остеопорозу (РАОП):
– остеопороз уже диагностирован у 14 миллионов человек
– клинические признаки остеопороза – переломы – имеют 9 миллионов человек
– каждую минуту в России происходит 17 остеопоротических переломов конечностей (у 24480 человек в сутки)
– каждые 5 минут происходит перелом шейки бедра (у 288 человек в сутки)
– ежегодно регистрируется 2 миллиона компрессионных переломов позвоночника у женщин и 1 миллион – у мужчин.
Финансовые затраты на лечение остеопороза составляют в России 300 миллиардов рублей. По данным эпидемиологических исследований, в России только около 40% больных с переломом шейки бедра госпитализируются для лечения в стационар. Лишь 13% из них получают хирургическое лечение.
|
После полученного перелома шейки бедра:
Остеопороз – это «БОМБА» замедленного действия, которая представляет реальную угрозу для жизни каждого человека без своевременной диагностики и профилактического лечения. |
Что необходимо для ранней диагностики остеопороза?
Осмотр врача, сбор анамнеза, анализы крови на биохимию и гормоны, рентгеновская денситометрия.
Своевременно принятые лечебно-профилактические меры ЗНАЧИТЕЛЬНО уменьшают количество выраженных клинических проявлений и дают возможность улучшить качество жизни больных.
Каковы факторы риска и кому необходимо обратиться на прием к врачу по остеопорозу?
Основные факторы риска остеопороза и переломов костей Российской ассоциации по остеопорозу с учетом уровня доказательности (2009 г.):
- Предшествующие переломы (А).
- Возраст старше 65 лет (А).
- Низкая МПК (А).
- Женский пол (А).
- ИМТ < 20 кг/м2 и/или вес < 57 кг (А).
- Склонность к падениям (А).
- Наследственность (семейный анамнез остеопороза) (А).
- Системный прием ГК более 3 мес. (А).
- Гипогонадизм у мужчин и женщин (А).
- Курение (А).
- Недостаточное потребление Са (А).
- Дефицит витамина Д (А).
- Злоупотребление алкоголем (А).
- Сахарный диабет 2 типа (А).
- Ревматоидный артрит (А).
- Целиакия (А).
- Низкая физическая активность (В).
- Длительная иммобилизация (В).
- Белая (европеоидная) раса (В).
- Период времени до 5 лет с момента предыдущего перелома (В).
- Снижение клиренса креатинина и/или клубочковой фильтрации (В).
Примечание по уровням доказательности:
А – высококачественный мета-анализ, уровень высокой доказательности, результаты которого могут быть распространены на соответствующую российскую популяцию.
В – высококачественное когортное исследование с низким уровнем систематической ошибки могут быть распространены на соответствующую российскую популяцию.
С – когортное исследование с невысоким уровнем систематической ошибки.
D – неконтролируемое исследование (мнение эксперта).
Сочетание у одного пациента нескольких факторов риска остеопороза и переломов имеет кумулятивный эффект. При увеличении числа факторов риск возрастает (А-уровень высокой доказательности).

Характерные симптомы и жалобы при остеопорозе:
- боли в костях (особенно ноющие, при переменах погоды)
- повышенная общая утомляемость
- раннее появление седины
- образование зубного налета
- пародонтоз – заболевание, поражающее ткани, которые окружают корень зуба
- учащенное сердцебиение
- патологические переломы при неловком движении или слабом ударе, падении не с высоты, при кашле и чихании
- судороги в мышцах конечностей по ночам
- изменения ногтей (ни начинают расслаиваться, становятся более хрупкими)
- деформации конечностей (чаще всего – ног)
- боли в спине. В зависимости от локализации патологического процесса пациента беспокоят боли в пояснице или между лопаток. Чаще всего они возникают на фоне длительной работы в однообразной позе.
- нарушение осанки. Для пациентов с остеоартрозом позвоночника характерна сильно выраженная сутулость.
- уменьшение роста (обусловлено уменьшением высоты позвоночного столба пациента)
- нарушение подвижности позвоночного столба. Происходит за счет боли и деформации позвонков
- перелом шейки бедра
- перелом лучевой кости в типичном месте
- боль в суставах
- отечность тканей в области сустава
- деформации
- ощущение хруста во время движений.
|
Остеопороз делят на две большие группы: первичный и вторичный. Первичный остеопороз – следствие естественного старения организма. Виды первичного остеопороза:
Вторичный остеопороз – проявление и следствие других заболеваний. Виды вторичного остеопороза:
|

Лечение остеопороза
ЛЕЧЕНИЕ комплексное и длительное. Назначается врачом по остеопорозу с учетом индивидуальных особенностей человека.
Самое главное – профилактическое лечение. Его ключевые аспекты: физическая активность, прием витамина D и препаратов кальция, профилактика падений и употребление в пищу продуктов, содержащих кальций – важнейший минеральный компонент костной ткани.
Лечение остеопороза требует системного и комплексного подхода, совместной работы специалистов различного профиля (терапевтов, гинекологов, эндокринологов, кардиологов, травматологов). Только все вместе мы сможем решить эту глобальную проблему.
Автор статьи – КОНОВАЛОВА ТАТЬЯНА ТИМОФЕЕВНА, врач-эндокринолог, врач по остеопорозу.
Окончила Красноярскую государственную медицинскую Академию в 1989г. С1989-1990г.г. — проходила обучение в клинической интернатуре по терапии на базе Краевого Госпиталя инвалидов ВОВ. С 1990г. работала терапевтом в стационаре Медсанчасти №96 Красмаш завода. С1995-1997г.г. обучалась в клинической ординатуре по терапии КрасГМА на кафедре ФУВ по терапии на базе Городской клинической больницы №20. С 1997-2000г.г. — клиническая аспирантура по терапии на кафедре терапии ФУВ КГМА. Досрочно защитила диссертацию на соискание ученой степени кандидата медицинских наук по специальностям — терапия и кардиология. С 2000г. и по настоящее время работаю в эндокринологическом отделении ККБ №1. С мая 2003г. являюсь руководителем школы здоровья «Диабет» Краевой клинической больницы. В марте 2004г. присвоена первая квалификационная категория по специальностям — эндокринология и терапия. 1 апреля 2005г. — присвоена высшая квалификационная категория по терапии. Стаж работы терапевтом 24 года. С марта 2008 г. главный врач Сибирского медицинского портала. В апреле 2010года присвоена высшая квалификационная категория по эндокринологии. Общий стаж работы 24 года, по эндокринологии 15 лет. С 2012г руководитель проекта «Призвание-врач». В 2013 году прошла обучение на сертификационном цикле по «Организации в здравоохранении» в КГМУ. В 2015г подтвердила высшую категорию по эндокринологии.
В настоящее время являюсь главным врачом клиники «ЮниМед», провожу консультации по эндокринологии, школы здоровья «Диабет», «Правила здорового образа жизни», «Питание при ожирении».
2014г март — участник Х Московского городского съезда эндокринологов «ЭНДОКРИНОЛОГИЯ СТОЛИЦЫ 2014г»
2016г март — участник VII Всероссийского конгресса эндокринологов «Достижения персонализированной медицины сегодня-результаты практического здравоохранения завтра»
2016г декабрь — участник VI Межрегиональной конференции «Алгоритмы диагностики и лечения эндокринных заболеваний»
2017г (март) — участник III Всероссийского эндокринологического съезда с международным участием ИТЭ — «Инновационные технологии в эндокринологии»
Декабрь 2016 года специализация и повышение квалификации (свидетельство №180000764146 «Остеопороз в практике клинициста: диагностика, лечение и медицинская реабилитация».
Автор более 50 печатных работ.

Всегда рады помочь вам быть здоровыми и счастливыми!
Коллектив клиники ЮниМед
Адрес: Красноярск, ул.Алексеева, 113
Телефон: 22-33-640, 22-33-620, 8-953-586-3610
Время работы клиники пн-пт 7.00 до 22.00, в субботу с 9.00 до 17.00 часов, воскресенье — с 10:00 до 17:00
сайт в Интернет: http://unimed.pro
E-mail: unimed12@mail.ru







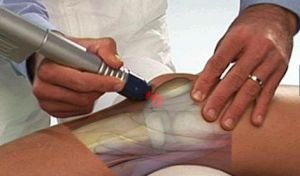
 Ударно волновая терапия проводится на специальном аппарате – генераторе ударных импульсов. В Ортопедическом центре Университетской клиники ее проводят на новейшем аппарате BTL-5000 (Великобритания), что гарантирует максимально эффективное лечение многих заболеваний.
Ударно волновая терапия проводится на специальном аппарате – генераторе ударных импульсов. В Ортопедическом центре Университетской клиники ее проводят на новейшем аппарате BTL-5000 (Великобритания), что гарантирует максимально эффективное лечение многих заболеваний. Режим двигательной активности и аэрации
Режим двигательной активности и аэрации И, если природа не наградила ребенка хорошей осанкой, то её можно поправить целенаправленным комплексом реабилитационных мероприятий. Ведь мы знаем, что фигура балерины формируется у девочки многолетними усилиями, как и спортивная выправка у юноши. С помощью ортопедического режима и целенаправленных физических упражнений – лечебной физкультуры и плавания можно правильно формировать свое тело!
И, если природа не наградила ребенка хорошей осанкой, то её можно поправить целенаправленным комплексом реабилитационных мероприятий. Ведь мы знаем, что фигура балерины формируется у девочки многолетними усилиями, как и спортивная выправка у юноши. С помощью ортопедического режима и целенаправленных физических упражнений – лечебной физкультуры и плавания можно правильно формировать свое тело! На фото: ультрасонограмма тазобедренного сустава ребенка 2 мес. Сонографические признаки врожденного вывиха бедра.
На фото: ультрасонограмма тазобедренного сустава ребенка 2 мес. Сонографические признаки врожденного вывиха бедра.




 Какую обувь выбирать ребенку? Для того чтобы кеды, ботиночки, сапожки и сандалики не стали причиной плоскостопия, приобретать нужно
Какую обувь выбирать ребенку? Для того чтобы кеды, ботиночки, сапожки и сандалики не стали причиной плоскостопия, приобретать нужно 
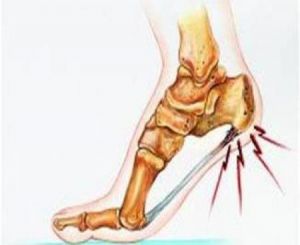

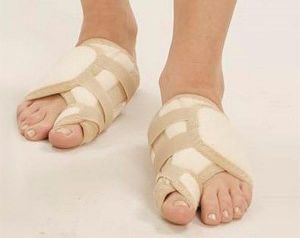


 С целью профилактики остепороза стоит регулярно употреблять продукты, содержащие кальций, калий, магний – творог, капусту, морковь, фасоль, горох, рис, свеклу, грецкие орехи и фундук. А вот употребления в пищу белого сахара, напротив, следует избегать – его усвоение организмом требует расхода полезных веществ и ослабляет позвоночный аппарат.
С целью профилактики остепороза стоит регулярно употреблять продукты, содержащие кальций, калий, магний – творог, капусту, морковь, фасоль, горох, рис, свеклу, грецкие орехи и фундук. А вот употребления в пищу белого сахара, напротив, следует избегать – его усвоение организмом требует расхода полезных веществ и ослабляет позвоночный аппарат.

 Остеохондроз – это заболевание, прежде всего, хрящевой ткани. Изменениям подвергаются хрящевые межпозвоночные диски, меняется их химический состав и физические свойства – эластичность, способность восстанавливать форму после деформации. В ходе патологического процесса диски истончаются, позвоночный столб укорачивается, страдают кровеносные сосуды и нервные корешки. А диски могут выдавливаться позвонками, и тогда это называется межпозвоночной грыжей. Грыжа так же дает сильный болевой синдром из-за ущемления нервов.
Остеохондроз – это заболевание, прежде всего, хрящевой ткани. Изменениям подвергаются хрящевые межпозвоночные диски, меняется их химический состав и физические свойства – эластичность, способность восстанавливать форму после деформации. В ходе патологического процесса диски истончаются, позвоночный столб укорачивается, страдают кровеносные сосуды и нервные корешки. А диски могут выдавливаться позвонками, и тогда это называется межпозвоночной грыжей. Грыжа так же дает сильный болевой синдром из-за ущемления нервов.