Боли в суставах беспокоят каждого третьего жителя Земли. Артриты, артрозы, ревматизм молодеют. Новые медицинские технологии облегчают жизнь пациентов, но часто не могут излечить заболевание. Увеличивается число инвалидов с поврежденными суставами. Врач-ревматолог с тридцатилетним стажем Анна Федоровна Калашникова, некогда лечившая мою бабушку, утверждает, что вернуть здоровье суставам можно, если устранить факторы, воздействующие на механизм запуска воспалений в суставах.
Почему болят суставы
|
Причины развития болезней знает каждый больной с ревматизмом, подагрой или артритом.
|
– Однако к имеющимся и официально признанным причинам добавляются новые, обусловленные временем, в котором мы живем, – утверждает Анна Федоровна. – Наш организм отравляют токсины окружающей среды. Несбалансированное питание приводит к нарушению соотношения жирных кислот омега-3 и омега-6, недостатку витаминов, белков и жиров. Такой белок, как глютен, накапливаясь в организме, приводит к воспалению в суставах. Пагубно влияет на их здоровье высокий уровень электромагнитных излучений от современных приборов и гаджетов.
У человека более 230 суставов. Здоровый сустав может превратиться в больной за 10-15 лет при неблагоприятных факторах воздействия. В ДНК каждого человека есть ген, способствующий развитию не только болезней суставов, но и онкологических заболеваний. Спираль ДНК проявляется так: ген работает через белки. Один ген может образовывать до 30 разных белков. Но влияют на проявление белка в организме внешние факторы. Например, съели фрукт – образовался один белок, съели жир – другой, курение вызывает появление третьего белка и т.д. Под воздействием неблагоприятных факторов ген может проявить такой белок, который даст ответ клеткам на появление наростов на суставах. Генетическая предрасположенность есть у подагры и ревматоидного артрита. Мы можем повлиять на то, появится у нас эта болезнь или нет, изменив какой-нибудь фактор воздействия.
Как проявляются болезни в суставах
Обычно в возрасте после 40 люди начинают жаловаться на боли в суставах. Развитие болезни имеет накопительный характер. Симптомы могут и не проявиться сразу.
– Как понять, есть предрасположенность к тому или иному суставному заболеванию?
– Понять, есть ли проблемы в суставах позвоночника и шеи, можно, проведя небольшой тест: опускаем шею на грудь и медленно поворачиваем из одной стороны в другую. Если есть хруст, щелчки, тянущие ощущения – значит у вас проблемы с суставами шеи. Еще одним признаком являются головные боли, при которых таблетки не помогают, – говорит врач. – Если вам тяжело вставать утром с кровати, при вставании из сидячей позы вы опираетесь на ручки кресла или на колени, при занятиях спортом слышите хруст, на лбу и шее появляются продольные морщины – значит тоже есть скрытые проблемы с суставами. И это повод начать работу по профилактике заболевания.

Болезни суставов молодеют, потому что большинство юношей и девушек ведут малоподвижный образ жизни и неправильно питаются. Голову держат чаще в наклонном положении, склоняясь над телефонами и компьютером, из-за чего смещаются хрящики.
Механизм развития болезни
Иногда суставы болят, но вы не знаете, почему. Становится меньше энергии, хочется поспать, посидеть и т.д. В основе этого лежит один процесс – воспаление. Боль, повышение температуры, покраснение, отечность, нарушение функции. Воспаление бывает острое или хроническое. И то, и другое – тревожный сигнал.
– Как появляется воспаление? – спрашиваю у Анны Калашниковой.
– Механизм таков: есть какой-то стимул, причина, например, травма или стресс. Организм реагирует на него выделением специальных клеток. Если тело вовремя и правильно отреагировало, наступает выздоровление. Это при остром воспалении. При хроническом все гораздо сложнее. Стимул – реакция тела не теми клетками – продолжение воспаления. При этом на каком-то этапе может возникнуть новый стимул, например, неправильное питание, нарушение сна. Возникает еще большее повреждение суставной ткани и новый цикл болезни.
 |
Сустав – соединение двух костей, которые могут быть малоподвижными или очень подвижными. Части кости сустава в месте соединения более широкие и более плотные. Они ограничены суставной сумкой, где есть суставные связки, соединительная ткань, состоящая на 80 % из коллагена. К суставам относятся конечные части мышц (если мышцы болят, это тоже можно отнести к артриту). Между суставными поверхностями есть щель – тонкая прослойка суставного хряща, ткань, которую можно восстанавливать. В отдельных суставах в суставной щели есть синовиальная жидкость. В ней растворены вода и белок, которые также подлежат восстановлению.
Разрушение хряща – это хроническое воспаление. Хруст в пальцах говорит о том, что «разрывается» синовиальная жидкость. Каждые лишние 5 кг веса оказывают давление на коленный сустав (от 15 до 30 кг при каждом шаге). Когда вес снижается, давление становится меньше и хрящ может восстанавливаться. Лишний вес сам по себе является дополнительным фактором, стимулирующим другой фактор. Так же, как инсулинорезистентность, сахарный диабет – стимул, запускающий механизм развития болезни суставов.
Профилактика заболеваний суставов
– Чтобы избежать изношенности сустава, нам надо изменить реакцию на стимул, либо устранить другой дополнительный стимул и предотвратить воспаление, – продолжает врач-ревматолог. –Первое, что мы можем сделать, – изменить питание, убрать из рациона самые опасные продукты.
|
Пять групп продуктов, опасных для суставов:
|
– Чем тогда питаться?
|
|
– Мясо, рыба, яйца, морепродукты – источник белка. Овощи богаты полезной клетчаткой, сливочное, подсолнечное, оливковое масло – источник жира, тоже необходимого для поддержания здоровья суставов. Самый полезный продукт – куриный или говяжий костный бульон. В нем, как и в холодце, много коллагена.
Артрит
При разных заболеваниях суставов существуют разные типы питания. Артрит – наиболее ранняя стадия воспаления суставов. При неблагоприятных факторах переходит в артроз. Процесс воспаления сустава при артрите может начаться скрыто за 30 лет до проявления болезни. Толчком может стать травма, вывих, растяжение, перелом или неадекватный подъем тяжести, например, в спортзале. Провокаторами могут быть также инфекционные заболевания и паразиты.
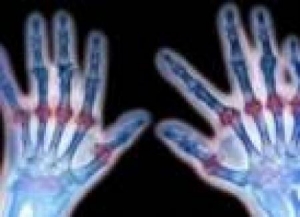
Существует несколько видов артрита по причине происхождения. Одним из часто встречающихся является ревматоидный артрит (РА) – аутоиммунное заболевание, при котором защитные клетки организма атакуют собственные ткани суставов и другие органы (мозг, кишечник, легкие, щитовидную железу, сердце). Женщины болеют в пять раз чаще, чем мужчины. Пусковой фактор – стресс.
– Развитие ревматоидного артрита может длиться 10 и более лет, – говорит Анна Федоровна. – Сначала это предревматизм. Он может перейти в РА при таких неблагоприятных факторах, как неправильное питание, курение, отравление токсинами окружающей среды, хроническое воспаление организма, малоподвижный образ жизни, ожирение и других внутренних и внешних факторах, нарушающих баланс системы. В теле развивается неспецифическая аутоиммунная реакция. При этом нет никаких симптомов, и по анализу крови нельзя определить болезнь. Если неблагоприятные факторы сохраняются 10 и более лет, развиваются специфические соединения, которые повреждают суставы. Мы можем изменить цепочку, если уберем внешние и внутренние факторы, запускающие этот механизм.

Симптомы и лечение ревматоидного артрита
Главная причина РА – нездоровая микрофлора кишечника, синдром дырявого кишечника, когда в результате неправильного питания в кишечнике могут разрываться мембраны. Поэтому так важно выбрать правильную стратегию профилактики ревматоидного артрита. Это противовоспалительное питание, коррекция массы тела, прием оптимального количества воды с лимонным соком, достаточный сон, противовоспалительные восстанавливающие натуральные средства, адекватная физическая нагрузка, употребление в пищу коллагена, омега-3-жирных кислот, жиров, масел, баланс соотношения кальция и магния.
Подагра
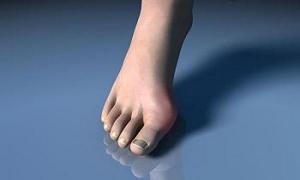
– Это вид артрита, при котором происходит образование кристаллов мочевой кислоты и отложение их в почках и суставах. Более 4-6 % населения страдают подагрой, – отмечает врач. – У пациентов могут поражаться мелкие суставчики, коленные и кистевые. Подагра сопровождается такими симптомами, как высокая температура, головная боль. Первая атака подагры: в крови формируются мочевые кристаллы, белые клетки крови атакуют эти кристаллы, которые проникают в сустав и там откладываются в теплой благоприятной среде. Эти клетки производят ненужный, лишний белок, который «призывает» новые белые клетки, что ведет к боли и воспалению. Белок понижает pH: образуются новые кристаллы.
Причины подагры: заболевание почек, ожирение, метаболический синдром, вредный стиль жизни, неправильные продукты (5 опасных групп), алкоголь. Мочевая кислота образуется в пуринах: красное мясо, печень, почки животных, морепродукты, алкоголь. Пурины образуются только в сочетании перечисленных мясных продуктов с фруктозой (мед, фрукты, сироп агавы, кукурузный сироп). Сочетание сахара, алкоголя и мяса дают подагру.
Мы можем прервать процесс формирования кристаллов, помочь клеткам не производить белок и уменьшить общее хроническое воспаление через правильное питание. Если анализ показывает повышенный уровень мочевой кислоты в крови, нужно ограничить потребление фруктозы (1-2 фрукта в день), умеренно есть красное мясо, исключить алкоголь. Фрукты нужно есть после еды под прикрытием жиров и глюкозы.
Остеоартроз позвоночника
С возрастом наш позвоночник изнашивается, развивается протрузия межпозвоночных дисков, остеоартроз. Это когда между шипами образуются разрастание кости, наросты, шпоры, которые раздражают близлежащие ткани. Межпозвоночный диск истончается, кости начинают ущемлять этот диск между собой, образуется сплющенный хрящ. Появляются горб и продольные морщины на лбу. Все мышцы связаны между собой плёночками. Если мы сгибаемся, каркас тела сползает и появляются складки на лбу.
– Как избежать изношенности межпозвоночных дисков?
– Суставной хрящ восстановить можно. Для этого нужно соблюсти три условия:
-
восстановить пространство для роста хряща с помощью упражнений и противовоспалительного питания;
-
использовать компоненты для роста хряща (белок, воду, коллаген для суставов);
-
устранить воспаление вокруг хряща, исключить употребление фруктозы, восполнить недостаток витаминов Д, К, белка.
 |
Наросты убираются с помощью физиопроцедур. Для снятия воспаления можно использовать нестероидные противовоспалительные средства в недолгом периоде. При постоянном их применении возникает множество побочных эффектов от повреждения слизистой желудка до язвенной болезни.
Первое, что нужно сделать для разглаживания складок на лбу, – выровнять позвоночник с помощью специальных упражнений. Ходим прямо, как будто носим на голове книгу, плюс пьем достаточное количество воды. Чтобы избежать боли в суставах, надо вести здоровый образ жизни, правильно питаться, обеспечить себе умеренную физическую нагрузку.
Юлия Савельева
Читайте также:
Как сохранить позвоночник здоровым?


 Причины, этапы и течение
Причины, этапы и течение Как диагностируют анкилозирующий спондилит
Как диагностируют анкилозирующий спондилит Терапия при болезни Бехтерева достаточно серьезная, ведь в лечении используются иммуносупрессивные препараты. Все более изученными и, соответственно, все чаще применяемыми становятся генно-инженерные препараты. Врачи-ревматологи из разных стран непрерывно обмениваются опытом, как эффективно лечить этот недуг. Делается это для того, чтобы максимально помочь пациенту. Течение заболевания длительное, с обострениями сезонными либо на фоне отмены терапии, стрессов, нагрузок, инфекций. Полного выздоровления после лечения не наступает, возможно достижение хорошей стойкой ремиссии при условии соблюдения рекомендаций, данных специалистом.
Терапия при болезни Бехтерева достаточно серьезная, ведь в лечении используются иммуносупрессивные препараты. Все более изученными и, соответственно, все чаще применяемыми становятся генно-инженерные препараты. Врачи-ревматологи из разных стран непрерывно обмениваются опытом, как эффективно лечить этот недуг. Делается это для того, чтобы максимально помочь пациенту. Течение заболевания длительное, с обострениями сезонными либо на фоне отмены терапии, стрессов, нагрузок, инфекций. Полного выздоровления после лечения не наступает, возможно достижение хорошей стойкой ремиссии при условии соблюдения рекомендаций, данных специалистом..jpg) Наиболее уязвимы перед остеопорозом женщины «за 50», особенно в период менопаузы. В это время резко снижается выработка женских половых гормонов, которые тоже участвуют в формировании костей. А если ткань не восстанавливается, она уменьшается: в первый год после менопаузы женщины теряют около 10% костной массы. То же происходит и с мужчинами, но позже – их остеопороз одолевает после 60-65 лет. Недуг может развиться и раньше, если клетки-остеокласты по каким-то причинам начнут слишком активно работать.
Наиболее уязвимы перед остеопорозом женщины «за 50», особенно в период менопаузы. В это время резко снижается выработка женских половых гормонов, которые тоже участвуют в формировании костей. А если ткань не восстанавливается, она уменьшается: в первый год после менопаузы женщины теряют около 10% костной массы. То же происходит и с мужчинами, но позже – их остеопороз одолевает после 60-65 лет. Недуг может развиться и раньше, если клетки-остеокласты по каким-то причинам начнут слишком активно работать.
 Лечение остеопороза
Лечение остеопороза Упражнения при остеопорозе
Упражнения при остеопорозе







 Есть вопросы?
Есть вопросы?
 Правда, мы и будучи здоровыми обездвиживаем себя по доброй воле – много сидим за компьютером, не занимаемся спортом, мало ходим пешком. Усугубляют ситуацию «сидячая» работа, несбалансированное питание, стрессы, сниженный иммунитет. Неудивительно, что сегодня дорсопатия «молодеет». Большая часть пациентов 30-45 лет теряет трудоспособность из-за болей в спине. При этом лишь 40% больных обращаются за медицинской помощью.
Правда, мы и будучи здоровыми обездвиживаем себя по доброй воле – много сидим за компьютером, не занимаемся спортом, мало ходим пешком. Усугубляют ситуацию «сидячая» работа, несбалансированное питание, стрессы, сниженный иммунитет. Неудивительно, что сегодня дорсопатия «молодеет». Большая часть пациентов 30-45 лет теряет трудоспособность из-за болей в спине. При этом лишь 40% больных обращаются за медицинской помощью. Курс процедур на вытягивающей установке позволяет совместить приятное с полезным. Пока тяговой рычаг аппарата вытягивает позвоночник под разными углами, по горизонтали и по вертикали, ролики-массажеры «ездят» вдоль оси позвоночника. Во время роликового массажа расслабляются мышцы, снимаются блоки, улучшается кровоток. За 20 минут ролики-массажеры выполняют 7 с лишним тысяч манипуляций! Сжимают-разжимают, сгибают-разгибают, разминают мышечные ткани. Добиться такого при ручном массаже невозможно. Усиливают расслабляющий эффект тепло и вибрация во время процедуры.
Курс процедур на вытягивающей установке позволяет совместить приятное с полезным. Пока тяговой рычаг аппарата вытягивает позвоночник под разными углами, по горизонтали и по вертикали, ролики-массажеры «ездят» вдоль оси позвоночника. Во время роликового массажа расслабляются мышцы, снимаются блоки, улучшается кровоток. За 20 минут ролики-массажеры выполняют 7 с лишним тысяч манипуляций! Сжимают-разжимают, сгибают-разгибают, разминают мышечные ткани. Добиться такого при ручном массаже невозможно. Усиливают расслабляющий эффект тепло и вибрация во время процедуры. В клинике «Арника» применяют еще одну не имеющую аналогов систему – «Ормед-Кинезо». Кинозетерапия, или «лечение движением», позволяет восстановить глубокие паравератебральные мышцы и связки, которые держат мышечный корсет позвоночника.
В клинике «Арника» применяют еще одну не имеющую аналогов систему – «Ормед-Кинезо». Кинозетерапия, или «лечение движением», позволяет восстановить глубокие паравератебральные мышцы и связки, которые держат мышечный корсет позвоночника.
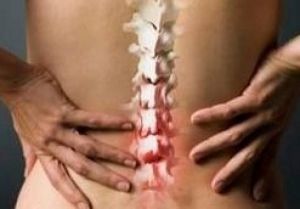






.jpg) оврежденные межпозвоночные диски со временем теряют свои эластичные свойства, уплощаются, уменьшается расстояние между позвонками. А это значит, что зажимаются отходящие от спинного мозга нервные корешки. Возникает боль. Одновременно в области зажима нервно-сосудистого пучка появляется отек, что приводит к еще большему его ущемлению и усилению боли. Если межпозвоночный диск уже начал разрушаться, он перестает амортизировать при движении и еще больше травмируется.
оврежденные межпозвоночные диски со временем теряют свои эластичные свойства, уплощаются, уменьшается расстояние между позвонками. А это значит, что зажимаются отходящие от спинного мозга нервные корешки. Возникает боль. Одновременно в области зажима нервно-сосудистого пучка появляется отек, что приводит к еще большему его ущемлению и усилению боли. Если межпозвоночный диск уже начал разрушаться, он перестает амортизировать при движении и еще больше травмируется.
