Беквит-Видеманна синдром (генетика, клиника)
Beckwith-Wiedemann syndrome
Ж.Ж.Рапопорт, Н.Гатес, М.А.Шварцман
Впечатляющие успехи науки и технологий в последние десятилетия характеризуются как важнейшими открытиями, так и созданием глубоко обоснованных новых направлений науки. В этом ряду клиническая и профилактическая медицина, как обычно, выступает не только главным потребителем новейших методик генетической диагностики, лечения и профилактики большинства заболеваний человека, но и остается основным заказчиком исследований и внедрений в практику в этих направлениях. Одновременно происходит более широкое и углубленное познание биологии человека, его биологической и социальной эволюции, индивидуального развития, адаптации, физиологических и интелектуальных возможностей. Создаются принципиальные перспективы дальнейшего снижения смертности и продления здоровой качественно полноценной жизни.
Наряду с классической генетикой и другими ее традиционными разделами в последние годы быстрыми темпами стали развиваться новейшие клинические направления генетики – онкогенетика, фармакогенетика, иммуногенетика, клонирование, искусственное оплодотворение, пересадка и терапия гена, использование стволовых клеток, протеомика и другие.
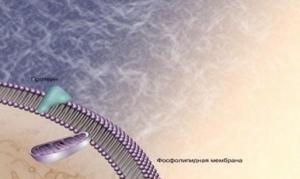
Заново пересматриваются некоторые традиционные положения. Так, классическая догма «один ген – один белок (фермент)» дополнилась принципиальным положением об участии того или иного гена в регуляции функций других генов и белков, то есть сведениями о наличии системных связей и взаимовлияний. Например, Нох-гены контролируют и регулируют экспрессию или подавление деятельности групп и комбинаций генов, определяющих структуры тела, органов и дифференциацию тканей.
Выявлены в структуре ДНК особые зоны, откуда исходят сигналы стимулирования (промоторы) или торможения (ингибиторы) генов, реализация потенции генома в зависимости от его генетической среды (ближайшего и отдаленного окружения), гормонов и биологически активных веществ, биологических различных временных циклов, стадий деления и развития, а затем старения клеток и их запрограммированной гибели (апоптоз).
Геном человека содержит около 24500 генов, из них функционируют на протяжении всей жизни человека и кодируют структуру белка лишь около 3-5% генома. Функционирование генетической системы происходит в точном соответствии с последовательным этапом онтогенетического развития строго определенных структур и функций организма (биологические ритмы) и состояния окружающей среды обитания . Поэтому в каждый данный период времени активны (экспрессивны) одни гены, а другие гены синхронно «молчат» (подавлены, репрессированы). Последние, как правило, составляют значительное большинство генома.
Избирательное подавление или, напротив, стимулирование активности генов осуществляется при участии гормонов, эпигенетических модификаций и РНК,гомологичных конкретным генам. Благодаря регуляции генной активности происходит переключение деятельности генетической системы с одного режима на другой(12). Остается неясной роль основной массы «неработающих » генов и, учитывая биологическую целесообразность эволюции, вряд ли их следует рассматривать как «балласт» (Junk DNA), что предлагается некоторыми исследователями. Скорее, именно в этом направлении, как и в изучении функций белков и микроРНК в жизни клеток, роли регуляции экспрессии и супрессии генов можно ожидать нового научного прорыва, признаки которого непрерывно нарастают в нынешнее десятилетие.
До 5% детей имеют врожденные заболевания, в том числе 1% приходится на наследственные болезни. Считается, что около 5000 болезней человека обусловлены в той или иной степени нарушениями генетического компонента, а приблизительно 1000 генов связывают с возникновением и развитием болезней. Можно полагать, что вся эта сегодняшняя статистика в самое короткое время подвергнется серьезной коррекции. Новейшие методики позволяют не только традиционно выявлять биохимические и функциональные нарушения, и отличие больных от здоровых людей, но и непосредственно исследовать гены, их местонахождение на хромосоме, состояние, структуру, уровень активности, связи с другими генами и специфическими белками, гормонами и т.д. Это так называемое «позиционное клонирование» позволяет изолировать «подозреваемый» ген и детально его изучить, в том числе, и в опытах на животных.
На наших глазах зародилась и бурно развивается качественно новая наука – молекулярная медицина. Несомненно, это начальный этап будущей медицины.
Но все-таки надо признать с горечью заметное отставание практической медицины от использования новейших научных достижений. Однако именно клинические наблюдения зачастую служат мощным первичным стимулом к научным поискам. В этом отношении наглядным примером может служить синдром Беквит-Видеманна (Beckwith-Wiedemann syndrome, MIM 130650), впервые описанный в 1963-1969 годах.
Генетические исследования этих больных привели к совершенно неожиданным, парадоксальным и, как оказалось в дальнейшем, к чрезвычайно важным в теоретическом и практическом отношении результатам, как в генетике, так и в педиатрии, онкологии, невропатологии, акушерстве, кардиологии и в других разделах медицины.
Как следует из классической генетики, при оплодотворении зародыш получает два соматических набора совершенно идентичных (гомологичных) хромосом, которые в клетке случайно перемешиваются и обеспечивают за счет парных аллелей генов (материнских и отцовских) все последующее развитие организма, его «генетическую судьбу». Однако, при Беквит-Видеманн синдроме (БВС) обнаружено исключение из этого менделевского правила: зародыш получает, как обычно, от родителей два идентичных по структуре и закодированной информации набора генов, но в дальнейшем реализация этой информации в зародыше частично зависит от пола родителя, передавшего данные гены; т.е. гены, полученные от матери и отца, могут нести какую-то особую маркировку, специфический «отпечаток», след пола родителя, и это определяет их различающуюся активность (9). Этот феномен получил название: «геномный импринтинг” (10).
Из общего генома в 24500 генов импринтингу подвергаются от 0,1% до 1% генов. Очевидно, имеются специфические гены или их группы, регулирующие импринтирование других генов. В числе последних могут оказаться любые гены, но на сегодняшний день это более или менее доказано в отношении лишь около 100 генов (3). Импринты образуются в каждом новом поколении во время гаметогенеза после завершения репликации ДНК, не влияют на структуру генов, т.е. являются эпигенетической модификацией, делающей различающимися родительские аллели. Геномный импринтинг не является постоянной модификацией хромосомы и в следующем поколении, как правило, исчезает, «стирается».
Молекулярные механизмы, ведущие к этим отличиям, пока не полностью выяснены, новедущим считается биохимический процесс метилирования цитозиновых оснований ДНК импринтов, в результате которого снижается экспрессия генов одной из родительских хромосом. Например, гены, стимулирующие рост и развитие, подавляются импринтированными генами материнского происхождения, а импринтированные гены, полученные от отца, напротив, усиливают рост. Однако, «антагонистическое» противодействие этих родительских генов и их групп отмечается не всегда и существенно зависит от уровня их метилирования и своеобразия гаплотипа (8). Импринт влияет, как сигнал, действуя лишь косвенно, индуцируя моноаллельную экспрессию кодирующих генов (10).
Метилирование ДНК – обратимый ферментативный процесс и этим принципиально отличается от мутаций ДНК, хотя, как и эпигенетический геномный импринтинг, может эпигенетически наследоваться, переходя из поколения в поколение клеток на протяжении всей жизни индивидуума, однако, не изменяя нуклеотидную последовательность и не влияя на закодированную генетическую информацию (3).
Метилирование ДНК и геномный импринтинг, очевидно, возникли в процессе естественного отбора и имеют жизненно важное значение, способствуя оптимальному развитию организма и повышая его способность к адаптации в изменяющихся условиях окружающей среды (13). В процессе интенсивного метилирования ДНК и ее естественной модификации большая часть «балластного» генома остается в неактивном состоянии. Также биологически целесообразным является метилирование промоторной области ДНК большинства генов, и инактивация одной из двух половых Х-хромосом в женских клетках. Для нормального развития женского организма необходима адекватная сбалансированность генов половых и соматических генов с инактивацией большинства генов одной из двух Х-хромосом.
С уровнем интенсивности метилирования ДНК связывают контроль экспрессии или супрессии гена и, соответственно, контроль пререкомбинантных событий. При этом отмечается четкая зависимость: отсутствие метилирования или его малая выраженность свойственны высокой активности гена и, напротив, чем интенсивнее метилирование ДНК, тем существеннее супрессия генов. Особенно глубоко метилируется сателитная ДНК (6). Метилирование ДНК не только эпигенетически влияет на регуляцию экспрессии импринтированных и часть тканеспецифических генов, стабильно репрессирует гены одной из двух Х-хромосом, но и поддерживает подавление экспрессии «молчащих» генов основного генома. Очевидно, благодаря избирательности метилирования, поддерживается также постоянство, генетическая «чистота» биологического вида, способствуя распознаванию и уничтожению чужеродных ДНК вирусов, «паразитных» молекул, проникших в клетку. При эпигенетическом метилировании маркируются ДНК по принципу – «свои» и «чужие».
Метилирование ДНК, геномный импринтинг – естественные проявления жизнедеятельности, в ходе которого контролируется экспрессия генов, эпигенетическое наследование (6). Однако в этом процессе могут возникать ошибки, «сбои», приводящие к развитию тяжелых болезней (5). Метилированные остатки цитозина находятся в составе ДНК в виде 5-метилдезоксицитидина и весьма чувствительны к спонтанному ферментативному дезаминированию, в ходе которого превращаются в пиримидиновое основание тимин. Тимин – нестойкое соединение, легко подвергающееся различным изменениям, и при этом могут произойти в молекуле ДНК нуклеотидные замены, потери, нарушения структуры и функции генов (6). В обычных условиях жизнедеятельности все эти повреждения самоустраняются организмом, но в некоторых случаях возникшие мутации приобретают патогенное значение(5). Так, подобный механизм мутации выявлен в гене–супрессоре, кодирующем антионкоген белок р53. Ген локализован на коротком плече хромосомы 17р13, он контролирует процесс репарации ДНК, клеточный цикл развития, экспрессию белка 53. Присутствие в клетке этого белка предупреждает злокачественный рост, а в случае мутации гена белка р53 создаются условия для опухолевого процесса (изменения гена обнаружены в 50% всех злокачественных опухолей). Этому же многофункциональному белку в норме принадлежит центральное значение в апоптозе, когда устраняются клетки с генетическими повреждениями; он влияет также на некоторые гены, на рецептор инсулиноподобного фактора роста, на специфический белок, связывающий этот гормон (IGFBP3) и др. (4).
Вопросы нарушений функций импринтинга и метилирования ДНК в последние несколько лет внезапно привлекли к себе внимание широкой общественности и прессы в связи с выявленными опасными проблемами экстракорпорального оплодотворения.Вспомогательные репродуктивные технологии (ВРТ) – оплодотворение яйцеклетки в “пробирке”, интрацитоплазматическая инъекция сперматозоида и др. приобрели в мире весьма широкое распространение. Изучение эмбрионов, полученных при использовании ВРТ, показало, что нередко на самых ранних стадиях эмбриогенеза (особенно до имплантации зародыша в стенку матки) могут возникать эпигенетические и другие нарушения: неполное перепрограммирование родительского импринтинга, усиление или потеря необходимого метилирования или импринтинга. В первую очередь, это касается генов KCNQ1OT1 (LIT1), IGF2, H19. Именно эти гены регулируют рост и развитие зародыша.
Нарушение эпигенетической модификации гена может не только затруднить его развитие, но и стать причиной врожденной болезни и уродств (2). Оказалось, что среди новорожденных, зачатых путем ВРТ, в несколько раз чаще, чем в обычной (естественной) популяции, выявлялся синдром Беквит-Видеманна (БВС), синдром Ангельмана и др. Следует заметить, что ранее в опытах на животных и при клонировании подобные нарушения также нередко отмечались.
Сложность проблемы усугубилась и тем, что до сих пор неизвестна степень риска возможности в последующей жизни увеличения частоты опухолевых болезней среди детей, зачатых с использованием указанных ВРТ. Установлено, что возникновение опухоли Вильмса связано с утратой геномного импринтинга гена IGF2, и подобное выявлено также при раке легкого, раке толстого кишечника и др. Сочетание неблагоприятных экологических влияний с нарушенной эпигенетической модификацией ДНК и изменением импринтинга экспрессии генов создает условия, потенциально предрасполагающих к развитию злокачественной опухоли (4). Абсолютное большинство детей, зачатых на основе ВРТ, обследованных много лет спустя после рождения (литературные сведения и наши наблюдения), здоровы и развиваются во всех отношениях нормально, но самим этим фактом проблема не устранена и требуются дальнейшие исследования, что тревожно подчеркивает А.Баранов по материалам РФ (15).
Нарушения функций геномных импринтингов, лежащих в основе все увеличивающейся группы из более 60 болезней («болезни импринтинга»), установлены в последние годы вполне достоверно для хромосом 7,11,12, 14,15.
Именно БВС связывают, в первую очередь, с изменениями в хромосоме 11. До настоящего времени БВС описывался как тяжелое врожденное расстройство роста с многообразными уродствами и высоким риском возникновения эмбриональных опухолей. Однако целенаправленные клинические и генетические обследования больных детей и их родственников, выполненные в квалифицированных центрах, дают возможность утверждать, что БВС может проявляться весьма разнообразно: от небольших симптомов (стигм), не имеющих серьезного клинического значения, до умеренных, выраженных и,наконец, до крайне тяжелых, катастрофических форм, требующих немедленного интенсивного лечения. Повидимому, могут быть и варианты изменений генов на хромосоме 11 без развития клинических признаков болезни, т.е. латентное, скрытое носительство. Кроме того, многим больным с ограниченной симптоматикой, как гемигиперплазия, омфалоцеле, дисплазия прямых мышц живота, эмбриональные опухоли, длительные гипогликемии, гиперинсулинизм, макроглоссия, макросомия – не проводятся соответствующие генетические исследования, и они наблюдаются под диагнозами приведенных синдромов, не попадая в группу БВС, что приводит к гиподиагностике БВС.
Поэтому указываемая распространенность БВС в популяции как 1 на 13000-15000 живорожденных явно занижена, соотношение полов – м1: д1, нет географических или расовых различий, но в замкнутых этнических группах заболеваемость выше.
Диагноз Беквит-Видеман синдром строится, в первую очередь, на основе клинических критериев, среди которых можно выделить большие, главные диагностические признаки и относительно второстепенные (для диагноза!) признаки. Наиболее частыми и, соответственно, самыми важными являются дефекты передней брюшной стенки (у 80%), макроглоссия и выпадение языка (у 88-98%), макросомия (у 97%), гипогликемия у новорожденных (50-66%). Обращают на себя внимание также своеобразные признаки на мочке уха – спереди вертикальные линейные и спиральные складки и на задней поверхности вдавления, ямки (у 66-70%). Важно выявление гемигиперплазии (у 24-33%), висцеромегалии (более, чем у 23 больных), своеобразных пигментных пятен и гемангиом (у 66%) и других симптомов. Несомненно, диагностике помогает выявление среди членов семьи или близких родственников больных с клиническим диагнозом БВС или наличие у кого-то в семье признаков, подозрительных в отношении БВС: гигантизм при рождении, приступы гипогликемии в первые дни-недели жизни, макроглоссия, дефект передней брюшной стенки (омфалоцеле и др.), гемигиперплазия, эмбриональные неоплазии и др.
Возникновение БВС объясняется нарушением генетической или чаще эпигенетической регуляции роста с начальной стадии развития зародыша (12). Весьма характерно резкое увеличение массы плаценты и пуповины, которые нередко в два раза превосходят нормальные размеры, отмечается многоводие (у 50%), значительное увеличение размеров печени (у 80%), селезенки (у 82%), иногда добавочная селезенка, часто неполный поворот кишечника, формирующийся уже к 10 неделе внутриутробного развития. Ко времени рождения у ребенка могут быть выявлены и другие разнообразные дефекты формирования пищеварительной системы – стеноз привратника, сужение подвздошной кишки, атрезия участков толстой кишки, закрытие или смещение анального отверстия, паховая грыжа. Почти у всех больных находят увеличеине размеров почек, нередко в сочетании с нефрокальцинозом, нарушением структуры почек и мочевыделительной системы – кистозные образования, дивертикулы, удвоение системы сбора мочи, увеличен мочевой пузырь, расширены лоханки, повышено образование мочи и т.д. Довольно типично для БВС высокая частота возникновения у этих больных нефробластомы (у 7,5%).
В утолщенном кортикальном слое надпочечников находят гигантские клетки с большими ядрами. Возможно, разрастание кортикального слоя надпочечников в определенной мере объясняется также компенсаторной реакцией адреналовой системы на гипогликемию, столь частую при БВС. Чаще, чем в обычной популяции, при БВС возникает злокачественная адренокарцинома. В поджелудочной железе при морфологическом исследовании находят увеличение числа (диффузное или локальное) инсулинпродуцирующих бета-клеток островков Лангерганса, что в клиническом отношении сопровождается гиперинсулинемией и гипогликемией. У девочек чаще отмечают двурогую матку, гиперплазию матки, яичников и клитора; у мальчиков – крипторхизм или увеличенные яички и половой член. В связи с чрезмерно быстрым ростом внутренних органов и висцеромегалией образуются с большой частотой диафрагмальная грыжа, расхождение прямых мышц живота и особенно омфалоцеле, пуповинная иили пупочная грыжи (у50%), требующие, как правило, хирургическое лечение.
Гемигиперплазия (не гипертрофия!) проявляется асимметричным ускоренным ростом различных органов, тканей, конечностей или всей половины тела. Гемигиперплазия отмечается уже при рождении. Более заметной она обычно становится позже по мере роста ребенка. При этом асимметричный рост разных тканей и органов может быть не только с одной стороны тела, но и с противоположной, т.е. контралатеральный, и более не менее сохраняется на протяжении всей жизни. Среди больных с БВС с гиперплазией эмбриональные опухоли документированы у 40% детей, т.е. гиперплазия является прогностически опасным признаком.
Относительно редкие находки: небольшое увеличение размеров сердца (у 15-33%), дефект межжелудочковой перегородки, аномальное деление легких на доли, расщелины губы иили неба, гиперплазия тимуса, иногда иммунодефицитное состояние, гипотиреоз, гиперлипидемия с гиперхолестеринемией, полицитемия (у 20%), – не имеют самостоятельного диагностического значения, хотя и важны для характеристики статуса больного, лечения и прогноза.
Диагностическое значение придается также черепно-лицевым особенностям. К ним относятся: умеренная микроцефалия, утолщенный и выступающий затылок (у 72%),округлый контур лица и его грубые черты, гипоплазия средней трети лица (у 80%), складки и морщины под глазами, недоразвитие верхней челюсти и умеренная гиперплазия нижней челюсти (в последующем нарушен прикус), экзофтальм при относительной гипоплазии орбит, нос широкий, приплюснутый. Характерные насечки и ямки на мочках ушей, у 66% больных своеобразные пигментные пятна (Nevus flammeus – яркие, пылающие, темно-винного цвета), гемангиомы, телеангиоэктазии.
Свойственные БВС крупные размеры плода (длина тела в среднем 52 см, вес более 4000 г, т.е. более 95% перцентили) в сочетании с многоводием и большой плацентой в заключительной стадии внутриутробного развития уже не вполне соответствуют размерам матки и, видимо, так же поэтому в половине случаев роды наступают преждевременно (в пределах 30-38 недель гестации).
Крупные новорожденные дети, родившись недоношенными, в морфологическом и функциональном отношении еще незрелые, со сниженной способностью к адаптации. У них выявляются, возникшие ранее, нарушения деятельности многих органов и функциональных систем. Кроме того, преждевременные роды крупным плодом создают неблагоприятные условия для матери и ребенка, чаще возникают внутричерепные нарушения кровообращения и травмы, кислородное голодание и другие повреждения.
Оказание помощи (интубация) затруднено из-за макроглоссии, крупного дефекта передней брюшной стенки, гипогликемии, респираторного дистресс-синдрома, врожденной недостаточности сердца и др. Летальность новорожденных, страдающих БВС, очень высокая, достигая 20%. Смерть чаще наступает во сне из-за остановки дыхания (резко увеличенный язык затрудняет дыхание и прием пищи) или из-за сердечной слабости. Однако, своевременная антенатальная диагностика, плановая подготовка родов, привлечение реанимационной службы позволяют в современных центрах существенно снизить летальность.
Почти у 23 больных БВС возникает гипогликемия в первые часы или 3 дня после рождения, хотя возможно и более позднее начало гипогликемии – в течение первого месяца жизни. Макросомия плода – признак усиленных анаболических процессов, обусловленных обычно повышенной продукцией и активностью инсулина и инсулиноподобных факторов роста. Инсулин матери не может преодолеть плацентарный барьер, и потому повышение уровня инсулина в крови плода связано лишь с его высоким синтезом в поджелудочной железе плода. Гиперплазия бета-клеток островков Лангерганса носит обычно диффузный характер, нередко также эпителий протоков панкреас трансформируется в бета-клетки, способные продуцировать инсулин. Проникновение глюкозы в клетки печени и центральной нервной системы (ЦНС), в отличие от всех других тканей, является инсулинонезависимым, т.к. не связано с уровнем инсулина, а идет по типу облегченной диффузии в соответствии с различием ее концентрации в крови и в этих тканях. В таком активном переносе вещества против концентрационных и электрохимических градиентов участвуют белковые транспортеры глюкозы (GLUT), кальций, АТФ-зависимые калиевые каналы клеточной мембраны. ЦНС – основной орган потребления глюкозы, до 70% глюкозы, циркулирующей в крови, утилизируется в ЦНС и лишь 30% приходится на остальные ткани (14).
Поскольку в нервных клетках нет запаса глюкозы в виде гликогена, то они нуждаются в непрерывном поступлении глюкозы. Поэтому при падении ее концетрации в крови немедленно нарушаются энергозависимые процессы метаболизма в ЦНС (транспорт ионов через плазматическую мембрану, передача импульсов, работа митохондрий, внутриклеточный синтез белков и биологически активных веществ, различных нейромедиаторов, связывание последних с рецепторами и др.).
Жизнедеятельность нервных клеток, поддержание их структуры и функции более чем на 90% обеспечивается глюкозой, и лишь всего несколько дней после рождения ЦНС способна утилизировать энергию также из свободных жирных кислот и кетоновых тел. Последним объясняется у новорожденных несколько большая устойчивость нейронов к гипогликемии, чем в последующие возраста.
Тканевое дыхание и энергетические процессы в нервных клетках обеспечиваются сопряженно глюкозой и кислородом (14). Снижение использования глюкозы клеткой сопровождается и уменьшением потребления кислорода, даже если напряжение кислорода в крови нормальное. Очевидно, этим объясняется схожесть многих клинических признаков при гипоксии и гипогликемии, хотя кислородное голодание протекает обычно более остро, тяжелее и при нем преобладает накопление в клетке лактата (1).Поскольку при БВС гипогликемия связана с избыточной секрецией инсулина, то наряду с угнетением освобождения глюкозы в печени, подавляется липолиз и образование кетоновых тел, содержание которых в крови падает, как и свободных жирных кислот. Утилизация глюкозы в норме идет преимущественно по аэробному пути (окисление глюкозы энергетически наиболее эффективно), но при выраженной гипогликемии и обычно сопутствующей ей гипоксии нарастает анаэробный гликолиз, который не только в 18 раз менее эффективен энергетически, но и ведет к накоплению в клетках молочной кислоты, углекислоты, сдвигу рН в кислую сторону. Угнетение окислительного фосфорилирования и возрастающий лактатацидоз ведут к грубым нарушениям электролитного баланса нервных клеток и их функций, падению синтеза РНК и белков (особенно в коре больших полушарий головного мозга и мозжечка). Происходящее при этом усиление перекисного окисления липидов и накопление в ЦНС агрессивных свободных радикалов приводит к нарушению фосфолипидного слоя клеточных мембран, их микровязкости, проницаемости, функции рецепторов и местных ферментов.
В условиях энергетической недостаточности одновременно нарушаются функция и структура нервных клеток. Гипогликемия в большинстве случаев носит умеренный и преходящий, кратковременный характер, но нередки и случаи длительной на протяжении многих месяцев и лет гипогликемии, и повторяющихся редко или часто внезапных приступов резкого падения глюкозы в крови с быстрым развитием судорог и даже комы. К сожалению, до сих пор еще часто гипогликемию вовремя не распознают, что крайне неблагоприятно отражается на последующем здоровье и жизни детей. В литературе часто указывают, что кратковременная гипогликемия, даже кома при быстром введении глюкозы не дает каких-либо неблагоприятных последствий и происходит полное восстановление. Подобное толкование не только неоправданно успокаивает врача, что тактически опасно, но и является принципиально неверным. Хорошо известно, что более чем в половине случаев у детей, перенесших выраженные приступы гипогликемии, в дальнейшем были те или иные неврологические, интелектуальные и психомоторные необратимые повреждения вплоть до крайне тяжелых, включая эпилепсию. Кроме того, установлено, что глубокая, повторная гипогликемия, вызывая функциональные и структурные изменения нейронов, приводит к их отеку, дегенерации и некрозу, несомненно, одновременно стимулируется и апоптоз нервных клеток. Гибель нервной ткани (лейкомаляция) сопровождается уменьшением объема вещества головного мозга и, соответственно, увеличением желудочковой системы и субарахноидального пространства, выявляемым при компьютерной томографии (КТ) (1).
Гипогликемией принято считать, по рекомендации международного симпозиума (11), содержание глюкозы в плазме крови меньше 2,8 ммольл (ниже 50 мг%). Уровень глюкозы в плазме на 15% выше, чем в цельной крови. Концентрация глюкозы в крови регулируется довольно жестко в основном инсулином и контринсулиновой группой гормонов (глюкагон, адреналин, норадреналин, соматотропный гормон) при участии вегетативной нервной системы. Поэтому следует согласиться с И.И.Балаболкиным и другими авторами, которые рекомендуют считать гипогликемией выраженную реакцию контринсулиновых гормонов при снижении содержания глюкозы в плазме крови меньше 4,2 ммольл. Особенно неблагоприятно резкое снижение содержания глюкозы в крови, когда даже при относительно не очень низкой ее концентрации возрастает риск развития гипогликемического криза.
В любом случае необходимо поддерживать концентрацию глюкозы в крови не ниже 40 мг% во избежание гипогликемического повреждения головного мозга. В этом отношении более надежен (оптимален) уровень глюкозы в плазме крови более 70 мг100мл = 3,7 ммольл. Поэтому целью лечения следует считать повышение и постоянное удержание этого уровня глюкозы в крови. Нормальное выделение глюкозы в кровь из печени составляет 4-6 мгкгмин, что обеспечивает энергетические и другие физиологические потребности организма. Уровень глюкозы у новорожденных до 5 дня жизни в крови менее 2,2 ммольл, в плазме крови ниже 2,5 ммольл требует тщательного наблюдения, раннего питания. Повторные проверки содержания глюкозы – через 30-60 минут после рождения и затем каждые 3 часа первые двое суток, и еще 3-4 дня по 4 раза в сутки.
Клинические симптомы гипогликемии у новорожденных детей не являются специфическими и часто пропускаются, особенно при небольшом снижении содержания глюкозы в крови. Обращают на себя внимание: бледность, избыточная сонливость, дрожь и слабый крик, вялость и мышечная гипотония, тошнота и срыгивания, тенденция к снижению температуры тела, «плавающие» движения глазных яблок, отказ от груди и вялое сосание, тахикардия и учащенное дыхание. При нарастании тяжести гипогликемии появляются цианоз, периодические апноэ, усиление рефлекса Моро, мышечные подергивания и судороги. Следует обратить внимание на чередующиеся контрастные состояния – то повышенной раздражительности, то ступора. Судороги появляются чаще после 12 часов глубокой непрерывной или повторяющейся гипогликемии, хотя нередко отмечаются и в самом начале падения содержания глюкозы в крови. Судороги носят обычно тонический или тонико-клонический характер, но иногда наблюдаются локальные подергивания только рук и ног.
В дифференциации гипогликемии от заболеваний с похожей симптоматикой (перинатальное нарушение внутричерепного кровообращения, сепсис, сердечная недостаточность, гипоксия, угнетающее влияние медикаментов, которые принимала мать и др.) решающее значение имеет повторное и обязательно в условиях лабораторииопределение глюкозы в крови. Проста и наглядна для диагноза триада Уипла: сочетание гипогликемии и указанных симптомов, исчезновение этих симптомов при восстановлении нормальной концентрации глюкозы в крови, и вновь появление симптомов при новом снижении содержания глюкозы (при гипогликемии).
Особого внимания в оценке гликемии заслуживают дети группы повышенного риска: очень крупные для гестационного возраста дети или, напротив, с очень малым весом для гестационного возраста, от матерей, страдающих сахарным диабетом беременных, токсикозом, артериальной гипертонией, с многоводием, увеличенной плацентой, дети в состоянии послеродового стресса.
Диагностика причин гипогликемии и ее лечение проводятся одновременно, нельзя терять время. Предлагаются несколько вариантов тактики лечения гипогликемии, между которыми по существу нет серьезных различий. Если глюкоза в крови опустилась до 2,2 ммольл, то начинают вводить 10% раствор глюкозы капельно через зонд в желудок, но при отсутствии нарастания ее в крови проводят внутривенную инфузию 10% ее раствора со скоростью 5 мгкгмин (11). Транзиторная гипогликемия прекращается обычно быстро и в течение 2-3 дней нормализуется концентрация глюкозы в крови. Когда гипогликемия более глубокая и стойкая, а для поддержания глюкозы на уровне 3,9 ммольл требуется вводить ее более 10-15 мгкгмин, то это уже говорит о возможном гиперинсулинизме или множественной недостаточности контринсулярных гормонов. Наряду с определением в крови гормонов, кетоновых тел и свободных жирных кислот, проводят пробу с глюкагоном. Внутривенно или подкожно вводят 1мг глюкагона и затем каждые 10 минут в течение 40 минут исследуют глюкозу крови. Если в конце пробы глюкоза в плазме крови возрастает более, чем на 30 мг% (1,7 ммольл), то это указывает на более вероятный гиперинсулинизм (1). У таких больных потребность во внутривенном вливании глюкозы может достигать 20-30 мгкгмин и поскольку это лечение оказывается недостаточным, то им одновременно назначают диазоксид, октреотид (сандостатин) и другие сахароповышающие препараты. Механизм действия диазоксида связан с активизацией системы регуляции калиевых каналов клеточных мембран, в результате чего калиевые каналы открываются, ион калия выходит из клеток, тормозится деятельность кальциевого канала и падает поступление иона кальция внутрь клеток. Поскольку именно ион кальция стимулирует выход инсулина из гранул и затем из бета-клеток, то подавление этого процесса, соответственно, ограничивает высвобождение инсулина из поджелудочной железы, и в итоге увеличивается содержание глюкозы в крови, преодолевается гипогликемия. Следует заметить, что диазоксид эффективен только при сохранении активности калий-АТФ-ной системы калиевых каналов. В случае повреждения гена, управляющего рецептором SUR1 иили гена Kir6.2, регулирующего деятельность калиевого канала, развивается гиперинсулинизм, тогда применение диазоксида безрезультатно (11). Этот феномен учитывается также и при дифференциальной диагностике.
Изменяя состояние клеточных мембран, диазоксид вызывает задержку в организме натрия и воды, ограничивает экскрецию почками мочевой кислоты, а при длительном использовании становится причиной гипертрихоза. К его побочным эффектам относятся также головная боль, головокружение, покраснение кожных покровов, снижение (иногда существенное) артериального давления. Появляются пастозность и отек периферических тканей (этому соответствует быстрая прибавка веса пациента). Поэтому одновременно с диазоксидом обязательно назначается препарат мочегонного действия (чаще гидрохлоротиазид дважды в день), который предупреждает часть побочных эффектов диазоксида, увеличивая при этом его гипергликемическое действие. Можно заметить, что к побочным эффектам тиазидовых препаратов относится и гипергликемия, т.е. они действуют синергично диазоксиду. Терапевтический эффект диазоксида проявляется в первые же 5 дней его применения. Рекомендуемые дозы диазоксида (Diazoxide=Proglycem): детям в возрасте до 1 года 8-15 мгкгсут разделить на 2-3 приема, детям старше 1 года 3-8 мгкгсут также в 2-3 приема. Если диагноз гиперинсулинизма, как причины тяжелой и стойкой гипогликемии, очевиден, то целесообразно начать лечение с дозы диазоксида 15-20 мгкгсут, разделенной на 2-3 приема. Повышенного внимания требуют новорожденные дети из-за угрозы развития у них отека легких.
В дополнение к диазоксиду часто назначается синтетический аналог гормона соматостатина – Sandostatin (октреотид), который подавляет секрецию гормона роста, глюкагона, но преимущественно инсулина (воздействуя на дистальный участок К-АТФ канала мембраны клетки) и тем самым способствует нормализации гликемии (14). Начинают с подкожного введения по 5 мкгкгсут (в 2-3 инъекции), далее дозу подбирают индивидуально (максимум 15 мкгкгсут). Препарат оказывает положительное влияние и на иммунную систему: увеличиваются число лимфоцитов, выход иммуноглобулинов через систему В-лимфоцитов, хемотаксис нейтрофилов, но при этом угнетается выделение цитоксинов и нейропептидов воспаления. Его побочные эффекты связаны с влиянием на систему пищеварения (анорексия, тошнота, рвота, боли в животе, жидкий стул), но если препарат вводить перед сном и в промежутки после приема пищи, то побочное действие меньше выражено. Для длительного лечения гиперинсулинизма сандостатин не надежен, поскольку нередко через относительно непродолжительное время падает его лечебный эффект. Подобная тахифилаксия наблюдалась и при использовании глюкагона. Поэтому на раннем этапе лечения гипогликемии для быстрого нарастания глюкозы в крови допустимо совместное применение глюкагона и сандостатина, но стабильный результат получают лишь при помощи диазоксида. Рекомендававшиеся еще недавно в лечении гипогликемии кортикостероидные препараты (гидрокортизон, преднизолон и др.) в последнее время с этой целью не применяются, но их используют в анализируемой группе больных в связи с другими показаниями.
В случае отсутствия положительного эффекта указанного комплексного лечения тяжелой персистирующей гипогликемии возникает необходимость субтотального (до 95% объема) удаления поджелудочной железы.
Снижение глюкозы у доношенных новорожденных (в крови ниже 1,7 ммольл, в плазме – менее 1,9 ммольл), а у недоношенных детей и родившихся с низким весом (глюкоза в крови менее 1,1 ммольл и в плазме крови ниже 1,1 ммольл) – является опасным уровнем и требует немедленного введения внутривенно глюкозы и активной терапии. Падение глюкозы в крови ниже 1 ммольл сопровождается потерей сознания, судорогами, комой и приводит к смерти. Среди причин разнообразных повреждений центральной нервной системы, задержки умственного развития, а также высокой смертности в периоде новорожденности – гипогликемия (часто недиагностированная и, соответственно, нелеченная) занимает ведущее место. В связи с этим в США и в странах Европы созданы специализированные центры, куда рекомендуют срочно направлять новорожденных детей, у которых, несмотря на лечение, в течение нескольких дней не удается нормализовать содержание глюкозы в крови.
Гиперинсулинизм, характерный для БВС, приводит нередко к синдрому дыхательных расстройств (респираторный дистресс-синдром новорожденных), поскольку избыток инсулина оказывает тормозящее влияние на синтез лецитина, который входит в состав сурфактанта. Внутренняя поверхность альвеол выстлана сурфактантом, обладающим поверхностно-активным действием и предупреждающим слипание альвеол, нарушение вентиляции и ателектаз. О созревании легких, происходящем обычно в последние 2 месяца гестации, судят по сурфактанту. С этой целью при подозрении на угрозу СДР в окоплодных водах определяют соотношение лецитинсфингомиелин (лс), которое при величине более 2 свидетельствует о зрелости легких и низком риске СДР. Однако у беременных, страдающих сахарным диабетом и, видимо, при БВС о зрелости легких плода следует говорить лишь при величине соотношения лс более 3,5.
Чрезмерно быстрый рост в дородовый и послеродовый периоды приводит к увеличению размеров ребенка (макросомии), по сравнению с его гестационным возрастом, и ускоренному созреванию скелета. Костный возраст (по данным рентгенограммы кисти) опережает хронологический возраст. В дальнейшем темпы роста постепенно замедляются к 7-8 годам и во взрослом состоянии они практически не отличаются по физическому развитию от обычных сверстников, находясь в верхнем диапазоне нормальных.
Пубертальный период протекает, как и у здоровых подростков, и в те же сроки. По мнению ряда авторов, постепенно уменьшаются и проблемы, связанные с большим языком, аномалиями строения лица. Интеллект в большинстве случаев нормальный, дети посещают обычную школу и успешно учатся. Однако, если в первые часы-дни после рождения пропущена гипогликемия или лечение было недостаточным, то в последующем отмечаются различной степени тяжести поражения ЦНС, приступы судорог, эпилепсия, умственная отсталость (1). Дефекты ЦНС могут быть также связаны с сопутствующими генетическими нарушениями, повреждениями в родах, преждевременными родами. При выраженном гиперинсулинизме судорогами страдают 50% детей.
Своеобразные эпигенетические мутации, лежащие в основе БВС, создают исключительно опасные предпосылки для развития у этих детей эмбриональных опухолей: гепатобластома, нефробластома, рабдомиосаркома, аденокарцинома, нейробластома. Риск злокачественных опухолей, по данным многих авторов, от 10% до 20%. Злокачественные новообразования поражают детей в основном до 8-12 лет, в дальнейшем риск этих заболеваний резко снижается, но полностью не исчезает. Больные БВС отличаются повышенной предрасположенностью и к другим опухолям как злокачественным, так и к доброкачественным.
На разных стадиях развития детей с БВС возникает необходимость в срочном или плановом хирургическом лечении: при омфалоцеле, чрезмерной макроглоссии, опухолях, косметических операциях на лице и др. У больных с разной длиной ног (гемигиперплазия конечности) проводится ортопедическая коррекция.
Таким образом, если успешно преодолен период новорожденности и раннего детства (гипогликемия, апноэ, затруднения питания и дыхания, омфалоцеле, полицитемия, кислородная и сердечная недостаточность, почечная патология, приступы судорог и др.), и не возникла злокачественная метаплазия до 8 лет, то в дальнейшем прогноз выживания вполне благопритный и часто эти люди становятся относительно нормальными взрослыми.
Этиология Беквит-Видеманна синдрома, как и других «болезней импринтинга», сложная и во многом еще не выяснена, хотя и известно, что речь идет о преимущественноэпигенетических мутациях группы тесно взаимосвязанных генов, влияющих на цикл развития клетки, иногда в сочетании с генетическими повреждениями и неблагоприятными влияниями окружающей среды. Последнее наглядно проявилось в осложнениях, подобных БВС, возникавших при использовании вспомогательных репродуктивных технологий с экстракорпальным оплодотворением, хотя механизм отрицательных воздействий среды остается неясным.
В основе возникновения БВС лежат ранние эмбриональные нарушения генетического контроля внутриутробного цикла развития, приводящие к чрезмерно быстрому и зачастую асимметричному росту различных органов и тканей, что связано с нарушением метилирования и импринтирования генов, экспрессия которых зависит от их родительского происхождения (12). Эта группа тесно взаимовлияющих генов локализуется преимущественно в импринтированной области короткого плеча хромосомы 11р15.5, где имеются три соседних зоны метилирования ДНК. Работы последних лет позволяют предположить с достаточно высокой долей вероятности, что ведущее значение в возникновении БВС принадлежит эпигенетически модифицированным (метилирование, импринтинг) вследствие отцовского влияния генам IGF2, KCNQ1OT1 (LIT1) – «отцовские», и материнского влияния генам Н19, СDKN1C (p57КIP2), KCNQ1 «материнские»,- при несбалансированном количестве и активности материнских и отцовских аллелей. Среди всех, страдающих БВС, основной контингент (83-85%) представляют единичные в семье случаи спорадического возникновения болезни, когда нет видимого повреждения хромосом, кариотип нормальный, и среди родственников не было подобных заболеваний. На долю семейных заболеваний приходится 15% всех пациентов, когда отмечается аутосомно-доминантный тип наследования с неполной пенетрантностью преимущественно по линии матери; и только в 1-2% случаев есть доказательства нарушения 11р хромосомы (инверсии, перемещения, дублирование).
Опыты на мышах (наиболее удобная и близкая по генетическому составу экспериментальная модель) наглядно показали, что изменение степени метилирования и прекращение импринтинга, а также разрушение IGF2 рецептора могут приводить к сверхэкспрессии IGF2 гена и возникновению у животных фенотипа, подобного БВС: интенсивный рост, омфалоцеле, повреждение передней брюшной стенки и др. IGF2 ген кодирует эмбриональный фактор роста и в обычных условиях его активность координируется и ограничивается другими генами (Н19 и др.). Инсулиноподобные факторы роста 1и 2 (соматомедины) в основном синтезируются в печени под влиянием соматотропина (гормон роста). Системе IGF (гормоны, 6 специфических белков, рецепторы) принадлежит решающая роль в нормальном митогенезе, быстрой пролиферации многих типов клеток и тканей, и участие в процессе трансформации.
Специфические белки, соединяясь с IGF, регулируют активность, транспорт и распределение этих гормонов во многих тканях и органах, время их полужизни, модулируют взаимодействие с рецепторами. IGFBP-2 (комплекс белка с IGF2) особенно много в тканях плода и в амниотической жидкости, что соответствует его ведущей роли регулятора эмбрионального роста, но его уровень влияет и на генез опухолей, акромегалии, сахарного диабета, почечной недостаточности. В постнатальном периоде он тормозит избыточную биологическую активность IGF1, как стимулятора роста. Обращает на себя внимание выраженная гомологичность рецепторов инсулина, IGF1, IGF2 и способность IGF2 перекрестно связываться с рецептором инсулина, вызывая инсулиноподобный эффект и, в том числе, гипогликемию – наиболее опасный признак БВС. Рецептор (IGF2R) – белок функционально наиболее активный во время внутриутробного развития, максимально локализован в мембране клеток поджелудочной железы, в плаценте, относится к антионкогенам, туморонекротизирующим факторам, а как рецептор, транспортирует через мембрану и направляет IGF2 для деградации к лизосомам. Нарушение регуляции и экспрессии гена рецептора (IGF2R) ассоциируется с адренокортикальным тумором, гепатоцеллюлярной карциномой, опухолью грудной железы, желудочной карциномой и другими формами рака.
Активность, степень супрессии и взаимовлияния генов, расположенных в локусе 11р15.5, в большинстве случаев зависит от интенсивности метилирования этой зоны и импринтинга генов, – весьма изменчивы и потому создается мозаика разнообразных комбинаций. Но при этом индивидуально отличные механизмы действия каждого из генов этой группы «канализируются», направлены в общее основное русло – на регуляцию развития, роста и пролиферации, торможение метаплазии. При этом кариотип сохраняется, структура гена и наследственная программа не повреждены, но в результате нарушения метилирования и импринтинга неадекватно меняется уровень активности генов . Материнское метилирование локуса ДНК подавляет экспрессию гена LIT1, но облегчает экспрессию генов KCNQ1 (регулятор белка К+каналов мембраны клетки) и CDKN1C (регулятор белка опухолевой супрессии, тормозит быстрое увеличение клеток и ограничивает темп эмбрионального роста).
В основной группе спорадического БВС у 60% детей в результате эпигенетической модификации происходила потеря метилирования локуса ДНК, что вызывало уменьшение экспрессии гена CDKN1C (падение противоопухолевой активности), и гена KCNQ1, одновременно ген LIT1 терял импринтинг, но усиливалась его экспрессия. Все это способствовало развитию БВС и опухолей. Особенно значимы меняющиеся соотношения между генами Н19 и IGF2 (8). У 5-10% пациентов со спорадическим БВС имеется гиперметилирование Н19, при этом у гена IGF2 исчезал импринтинг и резко возрастала его активность (экспрессия обоих аллелей). Биаллельная экспрессия IGF2 отмечалась и у больных, когда в материнской хромосоме 11р15.5 происходила инверсия и перестройка. Из числа больных БВС в 10-20% случаев выявлена отцовская Uniparental disomy (UPD), т.е. зародыш унаследовал две гомологичные копии хромосомы 11р15.5 от отца с потерей (элиминацией) соответствующего гомолога от матери. Эта постзиготическая соматическая перекомбинация приводит к отцовской isodisomy (две хромосомы только от отца), снимается гетерогенность и, соответственно, материнский контроль, что создает возможность биаллельной чрезмерной экспрессии генов IGF2, LIT1, ведущей к бурному росту, дефектам развития плода и облегчает условия возникновения раковой метаплазии. Так, потеря гетерогенности в локусе 11р15.5 отмечена при опухоли Вильмса. В группе больных с UPD также имеются отклонения метилирования и в KCNQ1OT1(LIT1), и в Н19, а соответственно, происходят контрастные изменения экспрессии этих генов (12). Специальные исследования последовательностей нуклеотидов ДНК у больных БВС позволили выявить мутации только гена CDKN1C, что отмечено при спорадическом БВС у 5-10% пациентов, а при аутосомно-доминантной наследственности в 40% семейных случаев (7). Очевидно, мутация гена CDKN1C не всегда сопровождается клиническими признаками болезни, но может пребывать и в скрытом состоянии («молчащий» ген). Отмечены случаи передачи CDKN1C мутации и развития БВС от клинически здоровой матери и гораздо реже подобное наблюдалось и от здоровых отцов.
Возникновение БВС связано со многими факторами, но ведущее значение среди них, видимо, принадлежит ошибке процесса импринтирования генов Н19 и IGF2, которые регулирует рост эмбриона и особенно тканей, производных мезодермы. Нарушение их противостояния и экспрессии определяет также гиперплазию бета-клеток островков Лангерганса поджелудочной железы и в ряде случаев трансформацию эпителия ее протоков в клетки, продуцирующие инсулин, что в итоге ведет к гиперинсулинизму с гипогликемией. В то же время биаллельная экспрессия IGF2 присутствовала только в половине спорадических случаев, а явная гипогликемия отсутствовала у более 13 больных.
Гетерогенность эпигенетических и генетических нарушений, их взаимодействия, ведущие к возникновению БВС, определяют, видимо, и многоликость фенотипа болезни. Кроме того, возможны и ограниченные или изолированные патологические синдромы, связанные с указанной генетической модификацией. Li M (7) указывает на корреляцию потери метилирования гена KCNQ1OT1(LIT1) с торможением роста монозиготных близнецов, но усилением развития эмбриональных опухолей (кроме нефробластомы). Напротив, гиперметилирование Н19 гена ассоциировано с опухолью Вильмса; отцовская UPD коррелировала с изолированной гемигиперплазией и со случаями опухоли Вильмса. Мутация в гене CDKN1C оказалась связанной как с семейной передачей БВС, так и с изолированными синдромами волчьей пасти иили омфалоцеле. Вероятно, в подобных случаях необходимы специальные наблюдения для решения вопроса – не идет ли речь о вариантах неполного проявления БВС, хотя не исключена и возможность других болезней с подобной симптоматикой. Потеря импритинга IGF2 создает потенциальный риск раковых поражений (4), но в то же время у 10% людей, остающихся клинически здоровыми, ген лишен импринтинга. Мутация гена CDKN1C в семейных случаях БВС чаще отсутствовала, а потому вертикальная передача болезни, очевидно, зависит не только от мутации гена CDKN1C, но и от каких-то других влияний.
У 10-35% больных БВС не удается выявить какой-либо ведущий молекулярный дефект и потому этиология болезни в этих случаях остается неизвестной. В локусе 11р15.5, где сосредоточены гены, участвующие в развитии БВС, находятся также ген инсулина, а вблизи (локус 11р15.1) гены SUR1, Kir6.2, регулирующие синтез белков АТФ-чувствительных калиевых каналов клеточных мембран, влияющих и на продукцию инсулина. Там же на коротком плече хромосомы 11р.15 локализован ген WT2 (опухолевая супрессия). Прямых доказательств их участия в БВС нет, хотя можно предполагать их косвенную роль, поскольку среди многообразных функций инсулина он также влияет на рост, органогенез, регенерацию тканей и у более половины из числа больных БВС, имеются признаки преходящего или длительного гиперинсулинизма в сочетании с гипогликемией. Такое же предположение высказано и в отношении импринтированных от матери генов TSSC3 и SLC22A1L, находящихся вблизи гена CDKN1C, тормозящих избыточный рост, влияющих на апоптоз, а мутиции гена SLC22A1L выявлены и в клетках рабдомиосаркомы и рака груди.
Таким образом, этиология БВС связана в основном с эпигенетическими нарушениями в регуляции рост-контролирующих импринтированных генов в локусе хромосомы 11р15.5. Однако до сих пор не ясны причины и механизм метилирования и его повреждения, а соответственно, и суть импринтинга и его прекращения, не установлена роль наследственной предрасположенности к этим процессам, не выявлен и характер средовых условий. В генезе БВС участвуют многие гены, но посколько их индивидуальные влияния в данном случае скооперированы и сконцентрированы на управлении эмбриональным ростом, то и развившиеся нарушения этого процесса можно считать единой болезнью. В то же время, следует признать трактовку этиологии и патогенеза БВС выходящей из традиционной канвы и требующей, несомненно, дополнительных исследований.
Фенотип БВС чрезвычайно разнообразен, и отличить его от других похожих заболеваний иногда довольно проблематично. О вероятности БВС приходится думать при многоводной беременности, завершающейся рождением очень крупного ребенка, не соответствующего гестационному возрасту, с опережающим костным возрастом, своеобразными чертами лица, отличительными складками на мочке уха, гиперглоссией, висцеромегалией, гипогликемией новорожденного, дефектом передней брюшной стенки. Число болезней, с которыми приходится дифференцировать БВС, довольно большое и отличить удается по сочетанию указанных клинических признаков, дополненных результатами специального генетического и молекулярного обследования, выполненного в квалифицированном центре. Обследованию подлежат не только больные, но и их родители и ближайшие родственники, как для обоснования диагноза, так и особенно важно для генетического прогноза семьи.
Фенотипическое своеобразие клинической картины заболевания и индивидуальные особенности его течения представлены в следующем нашем многолетнем наблюдении.
Больная Д. Родители ко времени рождения девочки были молодыми, здоровыми. Беременность первая. Родители не связаны кровным родством, без вредных привычек, не заняты на опасной для здоровья работе. Генетическое обследование не выявило у них патологии. У родного брата отца, клинически здорового, обнаружена мутация генов W1282Х и G542Х. Обследование было проведено в связи со смертью его годовалого ребенка при явлениях муковисцидоза. У девочки имеется брат, на 2 года младше нее, здоровый, физически и психически хорошо развит. Беременность девочкой протекала удовлетворительно, хотя отмечалось многоводие, но четырежды проведенное УЗИ не выявило патологии. На 30-31 неделях беременности у матери повысилось артериальное давление, и она впервые получала лечение. Роды спонтанные, предлежание головное, воды отошли за 13 часов до родов (сухие), плацента толще обычной, пуповина длинная. Вес ребенка 2845 г, длина тела 45 см, окружность головы 31 см, окружность груди 30 см. Если учесть, что по разным литературным данным недоношенные дети (32нед) весят при рождении в среднем 1760г, то наша пациентка имела вес на 1000 г больше, чем должно было бы быть соответственно гестационного возраста.
При рождении у нее отмечен диффузный отек, поэтому большой вес надо связать как с задержкой жидкости, так и с относительной макросомией. Состояние девочки тяжелое, выражена дыхательная недостаточность, цианоз, оценка по Апгар – 6 баллов. Новорожденная девочка немедленно переведена в отделение интенствной терапии для недоношенных новорожденных детей, где провела 2,5 месяца. Сразу проведена интубация и последующие 10 дней была на управляемом дыхании. Кислородную терапию получала 3 дня, введение жидкостей шло вначале через пупочную вену, а затем 24 дня через катетер в пупочной артерии. При обследовании выявлены: большой общий отек упругой консистенции, микроцефалия, роднички открыты, не напряжены, голова и лицо асимметричны, дисморфизм. Язык резко увеличен, выпадает изо рта, затрудняет дыхание и глотание; на мочке левой ушной раковины спереди и сзади характерные полосы (насечки) и ямки, справа ухо без изменений, шея короткая, утолщенная. Тоны сердца ясные, ритмичные, короткий систолический щум, слева над легким дыхание не проводится, справа – усиленное, хрипов нет, печень +5 см, селезенка +3 см, половые органы нормальные. На рентгенограмме грудной клетки в левом легком нет воздуха, сплошная тень, справа – без патологии, размеры сердца нормальные. В крови отмечены – рО2 – 60, рСО2 – 65,8, ВЕ – 11, гемоглобин 17,9, гематокрит 60%, тромбоцитов 871000, глюкоза в крови – 33 мг% (1,8 ммольл). В связи с врожденной левосторонней пневмонией, респираторным дистресс-синдромом, гипогликемией, метаболическими нарушениями, диффузным отеком, – сразу начато интенсивное лечение, включавшее внутрисосудистое вливание растворов электролитов, глюкозы, свежезамороженной плазмы, отмытых эритроцитов, комбинации антибиотиков. С 4-го дня жизни получала питание молочной смесью инфалак через назогастральный зонд и дополнительно по 1-2 мл 25% раствора глюкозы. Аппаратное дыхание и комплексное лечение быстро помогли нормализовать газы крови, восстановить вентиляцию левого легкого, пневмония стала затихать, что подтвердилось и на повторных рентгенограммах. К третьему дню уровень билирубина в крови возрос до 13,6 мг% и начата фототерапия. На 2 день жизни монитор зафиксировал внезапный без видимой причены приступ тахикардии (пульс 280 ударов в мин), который расценили как мерцание предсердий. Этот приступ через несколько минут спонтанно прекратился без лечения. С подозрением на врожденный порок сердца и сердечную недостаточность больную тщательно обследовали кардиологически, и она в течение недели получала фусид и дигоксин. Кроме минимального утолщения стенки левого желудочка, никаких нарушений структуры и функции сердца, его клапанов и крупных сосудов не было обнаружено, поэтому фусид и дигоксин отменили.
Серьезной проблемой являлся диффузный отек, в сочетании с гепатоспленомегалией, причина возникновения, которых была не ясна. Повторные посевы крови, мочи, спинномозговой жидкости ребенка и обследования матери не выявили роли внутриутробной инфекции, не было признаков иммунного конфликта (мать-плод), не подтвердилась и версия о врожденной сердечной недостаточности. Содержание в крови общего белка (5,6 г%) и альбумина (3,5г%) не выходило за нижнюю границу нормы. Современные экспериментальные исследования и компьютерное моделирование не подтверждают прежних представлений о патогенетической роли гипоальбуминемии в развитии диффузного отека. Поскольку со второго-третьего дня происходило быстрое уменьшение величин гематокрита, гемоглобина, числа тромбоцитов, то можно полагать, что при рождении все же было сгущение крови (граница полицитемии). Указанное лечение дало хороший результат и к началу второй недели жизни отеки сошли, сократились размеры печени и селезенки. С первых часов жизни диагностирована выраженная гипогликемия, для лечения которой начато непрерывное внутрисосудистое вливание 10% раствора глюкозы. Вначале из расчета 8мгкгмин, но из-за недостаточного эффекта постепенно дозу глюкозы увеличили до 12 мгкгмин. Содержание глюкозы в крови колебалось в районе 55мг% и изредка повышалось до 100 мг%. Диагностические исследования органических кислот, аминокислот, гормонов роста и щитовидной железы, надпочечников, продуктов метаболизма – не выявили отклонений от нормы. В течение 3 дней больная получала гидрокортизон, но без видимого влияния на уровень гликемии, что позволило исключить врожденную недостаточность кортизола. Содержание инсулина в крови составило 24,8 M unitmL. При гипогликемии его уровень должен был бы в норме не превышать 10 M unitmL. На основании этих данных был диагностирован гиперинсулинизм и, наряду с продолжением вливаний глюкозы, добавили глюкагон, и после 3-ей недели жизни – диазоксид. Содержание глюкозы в крови нормализовалось (90 мг%), но при попытке снизить дозы этих препаратов вновь возникала гипогликемия. Проведенная в эти дни компьютерная томография (КТ) и УЗИ органов брюшной полости (в том числе поджелудочной железы) не выявили патологии. За время пребывания девочки в отделении у нее время от времени и без видимой причины глюкоза в крови снижалась до 40-30 мг%, но при этом не было судорог, хотя отмечалась повышенная возбудимость, высокий крик, беспокойство. Рефлексы вызывались нормально, начала пить молоко через соску.
Дважды УЗИ головного мозга не выявило отклонений от нормы. С 4-й недели состояние вновь резко ухудшилось, развился сепсис, вызванный Pseudomonas auerogenosa. Пришлось удалить катетер из пупочной артерии и ввести катетер в бедренную вену. С учетом чувствительности флоры больная получала два антибиотика, и через 2 недели наступило резкое улучшение. После того как сошли отеки, более рельефно стали видны признаки дисморфизма: выступающий затылок, низкая линия роста волос на лбу, умеренная микроцефалия, гипертелоризм, слева экзофтальм и припухлость в области глазницы, птоз слева, глаз полностью не закрывается. Нос деформирован, приплюснутый, ноздри развернуты кпереди, верхняя губа слева слегка расщеплена, левая сторона лица резко утолщена и выпирает, микрогнатия и умеренная прогения (увеличена нижняя челюсть), левая половина туловища и левые конечности толще, чем справа.
Таким образом, на основании клинической картины, лабораторных и инструментальных исследований были диагностированы: недоношенность,
Беквит-Видеманна синдром, гиперинсулинизм, упорная гипогликемия, множественный дисморфизм, расщепление верхней губы (минимальная форма), макроглоссия, гемигиперплазия, генерализованный отек, врожденная пневмония, респираторный дистресс-синдром, сепсис, мерцание предсердий, диафрагмальная грыжа, микроцефалия. По заключению офтальмологов – Marcus Gunn jaw-winking синдром (асинхронные движения век с движениями челюсти, открыванием рта). Дисритмия работы мышц связана с генетическими нарушениями внутрутробного развития плода, приведшими к патологической иннервации мышц верхнего века и птозу, частичному закрытию веком зрительной оси, уменьшению полей зрения, а в дальнейшем к косоглазию, нарушению зрения.
Генетические исследования больной и ее родителей проведены в генетическом центре Хайфского техниона и показали отсутствие каких-либо повреждений 11-й хромосомы, отсутствие UPD (uniparental disomy), но у девочки обнаружено метилирование гена Н19,что в сочетании с клинической картиной подтверждает диагноз Беквит-Видеманна синдрома.
С 5 месяцев и до 1,5 лет сделано пластических 3 операции по уменьшению размеров языка, и операция по удалению конгломерата в области левой глазницы и на щеке. По результатам биопсии удалены аморфная жировая ткань и избыточная мышечная масса. Содержание глюкозы в крови родители проверяют по 4-6 раз в сутки, оно поддерживается, как правило, на нормальном уровне при регулярном приеме внутрь по 3 раза в день диазоксида по 10 мг и дизотиазида по 5 мг. Периодически вводится сандостатин по 0,005 подкожно 3 раза в день (с возрастом девочки дозы, соответственно, увеличиваются). Несмотря на аккуратное лечение все же иногда возникают приступы гипогликемии (40-50 мг%), что сопровождается повышением нервной возбудимости, усилением бледности, потливостью. После приема внутрь глюкозы все эти явления быстро исчезают.
С первых недель жизни стали заметны признаки выраженного нарушения психомоторного развития. Поэтому она подверглась плановому многопрофильному обследованию. В первые же месяцы жизни, и в последующем каждые 1,5-3 года проводились КТ, УЗИ, ЯМР и др. В 6 месяцев жизни при ядерно-магнитном резонансе с применением контраста (гадолимиум) в головном мозгу выявлены: задержка миелинизации, расширение с двух сторон задних рогов боковых желудочков, истончение на всем протяжении corpus calosium, уменьшение белого вещества вокруг желудочков. Это соответствовало картине перивентрикулярной лейкомаляции (атрофия мозга). В возрасте 1,5 лет отмечено улучшение миелинизации, но признаки расширения рогов желудочков и атрофии мозга сохранялись. При этом состояние сосудов и кровобращение в мозгу не было нарушено.
В печени обнаружена киста размером 1,3 см. В левой почке – небольшое расширение лоханки. Последние две находки не имели каких-либо клинических или лабораторных признаков патологии. В связи с угрозой возникновения раковых заболеваний пациентка регулярно обследована и в этом отношении. После рождения уровень альфа-фетопротеина был очень высоким (755 пгмл при норме 0-10), но в ближайшие месяцы нормализовался и более не превышал нормальный уровень, а содержание СЕА (маркер антигена эмбрионального рака) было 1,5 мгмл (при норме 0-10).
Все время девочка резко отставала в физическом развитии: в 10 лет параметры роста, веса, окружности головы меньше 3% перцентили (соответствуют возрасту 6 лет). В физическом и психическом отношении она тяжелый инвалид – сидит с 2,5 лет, не ползает, имеется спастическая параплегия нижних конечностей, немного ходит с помощью специального устройства. Самостоятельно не ест, но пьет из бутылочки, плохо жует и глотает густую пищу. Немного следит за говорящим и немного понимает, кратко реагирует, обращается к членам семьи, не просится на горшок, но знаками просит поменять памперс при его загрязнении, с трудом произносит подобие 5-7 слов. Короткое время играет с братом, бьет его, бросает игрушки, раздражительная. С 1,5 лет посещает специализированный детский сад, где с ней постоянно ведут занятия, массаж, физические упражнения, периодически консультируется психологом и логопедом. С 3 лет начались приступы судорог вне связи с уровнем глюкозы в крови. Судороги возникают внезапно, протекают по типу большого эпилептического припадка, с потерей сознания, клонико-тонические, длятся 3-5 минут, затем спит 30-40 минут. Провоцируются судороги усталостью (поездка в машине 30-40 мин), иногда высокой температурой, резкой сменой погоды, жарой и пр. Судороги снимаются препаратом диазепема (Stesolid), вводимого микроклизмой. Диагностирована эпилепсия, и больная постоянно принимает тегретол. На повторых ЭЭГ (в том числе несколько часов во время сна) нет отклонений от нормы. Девочка склонна к аспирации и ателектазам – то в правом, то в левом легком, с развитием пневмонии. По этому поводу 4 раза лечилась в больнице. Страдает рецидивирующим серозным средним отитом. Регулярно получает по возрасту профилактические прививки, однажды в год была поствакцинальная гипертермия. Вообще она склонна к гипертермическим реакциям при вирусных инфекциях, жаркой погоде и без видимой причины. Развилась аллергия (в виде сыпи) к амоксициллину. Анализы крови клинические и биохимические в основном нормальные, отмечается лишь временами падение уровня железа и почти постоянное увеличение числа тромбоцитов (500000-600000) при нормальной коагулограмме.
Большой язык затруднял дыхание, но и после пластических операций, когда язык уже помещался во рту, все же во сне девочка сильно храпела, и возникали периодически остановки дыхания. На КТ отмечено резкое увеличение лимфатических узлов в носоглотке. По этому поводу обследована в центре нарушений сна, где проведена полисомнография. Выявлены во время сна периоды парадоксального дыхания, гипопнеа и апноэ, снижение сатурации крови на 10% до 10 секунд. Диагностирован обструктивный синдром апноэ во сне (Obstructive sleep apnea syndrome), в связи с чем проведена аденотонзиллоэктомия с последующим удовлетворительным результатом. По поводу множественного поражения зубов в специализированном центре под наркозом проводилась санация зубов.
Таким образом, наряду с перечисленными выше диагнозами, у больной выявлены также: атрофия мозга, спастическая параплегия, тяжелые нарушения физического и психического развития, умственная отсталость, эпилепсия, низкорослость и сколиоз, рецидивирующая пневмония, Sleep Apnea, гипертрихоз (осложнение лечения).
Типичная, в общем, клиника БВС, у больной имеет и существенное своеобразие: отсутствие значительного повреждения передней брюшной стенки и пигментных пятен. Наличие синдромов, не свойственных этой болезни: в периоде новорожденности – диффузный отек и преходящая мерцательная аритмия, врожденное (генетическое !?) повреждение глаз и нервной системы, регулирующей синхронность сокращения века и лицевых мышц; в последующем – выраженная низкорослость (обычно при БВС больные высокие), упорное течение эпилепсии при отсутствии изменений на ЭЭГ.
Необратимое повреждение головного мозга возникло, видимо, в результате комплексного действия многих факторов. Нарушение внутриутробного морфофункционального развития, недоношенность и незрелость, задержка в организме большого количества воды (обычно вместе с повреждением мембран и электролитного баланса нервных клеток), что проявилось общим отеком, очень тяжелые травмирующие роды (длительный безводный период); длительная выраженная гипоксия новорожденного (как правило, с нарушением мозгового кровообращения), тяжелая дыхательная недостаточность, ранняя стойкая гипогликемия. Снижение уровня гликемии (30 мг%) не достигало критических величин, но, очевидно, в сочетании с перечисленными нарушениями и особенно вместе с гипоксией вызвало гибель нейронов, их некроз и последующие проявления атрофии белого вещества головного мозга, нейрологическую клинику болезни. Учитывая множественность и тяжесть врожденных повреждений морфофункциональных систем у девочки, можно считать вполне обоснованным положение, что грубые патологические изменения головного мозга и других отделов нервной системы возникли на самых ранних этапах развития внутриутробной стадии онтогенеза.
Следовательно, оценивая риск поражения ЦНС при гипогликемии при рождении, необходимо принимать во внимание не только уровень содержания глюкозы в крови, и сопутствующие состояния, в первую очередь, гипоксию мозга и проницаемость клеточных мембран нейронов, но и особенности течения всего антенатального периода.
Наблюдения больной, проведенные первые 10 лет ее жизни (16), были продолжены на протяжении еще 10 лет. Она постоянно находится под квалифицированным вниманием многих специалистов. Следует подчеркнуть исключительно высокий положительный эмоциональный тонус в семье девочки и участие в ее судьбе, и максимальную помощь, оказываемую ей постоянно обеими бабушками и другими родственниками. На базе особого реабилитационного центра с ней регулярно работают психологи, логопеды, неврологи, а также физиотерапевт, преподаватели лечебной физкультуры, массажисты. Вся эта огромная работа дала определенный положительный результат. Эмоционально она остается неустойчивой, легко переходит от контакта с окружающими к гневливости, негативизму, прекращает контакт, особенно в незнакомом месте, с новыми людьми. Она на слух воспринимает новые слова, песни, мелодии. Напевает немного на языке идиш. Знает и рационально употребляет более 30 слов на иврите, русском и даже на английском языках (результат многолетнего пребывания и лечения в многоязычной среде). Однако она не умеет жевать, ее кормят протертой пищей, плохо ест мясной мусс. Немного лучше передвигается в помещении, но все равно нуждается в поддержке, использует специальный прибор (алихон). Знаками руками и неопределенными гортанными звуками просит пить, есть, сменить памперсы (не просит и не пользуется унитазом, горшком). Эпилептические припадки в предыдущие 4-5 лет стали возникать гораздо реже, и даже отмечаются периоды, когда много месяцев и даже по одному году судорог не было. Пациентка постоянно принимает необходимое противосудорожное лечение (Depalept).
В возрасте 20 лет (2015 год) она по-прежнему тяжелый инвалид, требующий постоянного наблюдения, помощи и лечения. С 14 лет у нее установились регулярные менструации. Гормональные исследования проводились в 15, 17, 19 лет. Уровень эстрадиола, прогестерона, фолликулостимулирующего и лютеинизирующего гормонов, кортизола, альдостерона, ТТГ, Т4 оставались в пределах возрастно-половой нормы. В возрасте 5 лет определен IGF1 (30.0 ngml при норме 37,0-290,00 ngml). Уровень IGF-BP3 исследован в возрасте 15, 17, 19 лет – находился на нижней границы нормы или несколько ниже нормы. Многократно изученные у пациентки биохимические параметры, отражающие функции печени, почек, липидный обмен, содержание кальция, натрия, калия, витаминов Д2 и В12 – оставались нормальными. Снижены уровни ферритина и железа. Альфа-фетопротеин, изученный в 17 и 19 лет, был равен 2 IUml при норме меньше 6,7 IUml.
Основное внимание, естественно, уделялось ежедневным определениям содержания в крови глюкозы. После 5-летнего возраста глюкоза в крови поддерживалась на уровне 60-70- 90 mgdl, и HbA1c в пределах 5,6-5,8, то есть сохранялся нормальный уровень, если не нарушалось питание и лечение. Об адекватности лечения свидетельствует низкий уровень инсулина в крови (в 6 лет 2.00 uIUml) и в 19 лет 2,2 uIUml (при норме 6.0-29,1 uIUml).
За прошедшие годы несколько раз в условиях больницы предпринимались попытки отказаться от массивных доз противоинсулиновых препаратов, но каждый раз безуспешно. В том числе и в октябре 2015 года. Рост пациентки 134 см, масса тела 55 кг. Вероятно, низкий рост вызван низким уровнем в организме (в крови) инсулина, IGF1, IGF-BP3, что связано с лечебным подавлением инсулина.
Прогноз выживания вполне удовлетворительный, т.к. наиболее опасный период возникновения опухолей (до 8 лет) пройден, но регулярные обследования в этом отношении будут продолжены с интервалом в 6 месяцев.
Генетический риск повторных заболеваний БВС в семье низкий (до 1%).
В полном соответствии с современными рекомендациями, девочке-инвалиду создаются условия качественной жизни семьей, медицинской и социальной службами, системой просвещения. У больной отмечается, хоть медленное и небольшое, но все-таки прогрессивное улучшение моторики и психического развития, что вносит дух осторожного оптимизма в настроение членов ее семьи.
Литература.
1.Alkalay A., Sarnat H. et al. Neurologic aspects of neonatal hypoglycemia. IMAJ 2005,7,188-192
2. De Baun M. Association of in vitro fertilization with BWS and epigenetic alterations of LIT1 and H19. Am.J. of Human Genet.2003,72,156
3. Clayton-Smith D. Genomic imprinting as a cause of disease. BMJ 2003,327,1121
4. Cerrato F. et al. Different mechanisms cause imprinting defects in the IGF2H19. Hum Med Genet 2008. 17(10):1427-35
5. Feinberg A. Epigenetic mechanisms in human disease. Cancer Res.,2002,62,6784
6. Azzi S.Abi Habib W. BWS and Russell-Silver syndr: from new molecular insigts. Curr Opin Endocrinol Diabetes. 2014, 21:30-38
7. Li M. Squire J. et al. Imprinting status of 11p15 genes in BWS patients with CDKN1C mutations. Genomics 2001,74, 370-376
8. Murrell A. et al. An association between variants in the IGF2 gene and BWS: interaction between genotype and epygenotype. Human Mol. Genet,2004,13,2,247
9. Ishida M., Moore G. The role of imprinted genes in humans. Mol Aspects Med 2013,34:826-840
10. Abdulla Ibragim et al. Methylation analysis and diagnostics of BWS. Clinical Epigenetics. 2014, 6-11.
11. Shannon H., Charles A. Genetic and nongenetic forms of hyperinsulinism in neonates. NeoReviews, 2004,5,9,370-376
12. Choufani S., Shuman C., Wecksberg . Molecular finds in BWS. Am J Med Genet C. Semin Med Genet 2013, 163 C:131-140
13. Wilkins J., Haig D. What good is genomic imprinting: the function of parent-specific gene expression. Nat. Rev. Genet. 2003,4,359-68
14. Фокин В.Ф., Пономарева Н.В. Энергетическая физиология мозга. М.,2003
15. Баранов А.А. Справка о состоянии здоровья детей, родившихся в результате использования ВРТ. ВРТ. 2011. URL.www.pediatr-russia.runode124
16. Рапопорт Ж.Ж. Эпигенетика и Беквита-Видеманна синдром. Сибирский медицинский экспресс. 2005,№3(6), стр.42-54
Адрес: Рапопорт Ж.Ж. – Rapoport j. Str.Karkum 39 Nazeret IliT 17095 Israel
rapojan@mail.ru
Key words: Beckwirh-Wiedemann syndrome, epigenetic modification, methylation DNA, genomic imprinting, hypoglycemia, hyperinsulinism




















































































































































 «Лучше всего есть тыкву сырой, – говорит Татьяна Кожевникова. – Натрите мякоть или нарежьте тонкими ломтиками, полейте их рыбным или мясным соусом. Я, например, тоненько нарезаю тыкву, добавляю кунжутное масло и ем вприкуску с тостами из черного хлеба. Очень вкусно! Еще люблю тыквенный сок – в нем вся польза. Только такой сок нужно обязательно разбавить водой (две доли воды и одна – сока) и пить после еды – иначе может затошнить. Вообще сырую тыкву стоит есть не всем: людям с пониженной кислотностью желудка, гастритами и другими заболеваниями желудочно-кишечного тракта это противопоказано. Но есть альтернатива – варить, запекать или готовить тыкву на пару. В таком виде тыква тоже очень полезна.
«Лучше всего есть тыкву сырой, – говорит Татьяна Кожевникова. – Натрите мякоть или нарежьте тонкими ломтиками, полейте их рыбным или мясным соусом. Я, например, тоненько нарезаю тыкву, добавляю кунжутное масло и ем вприкуску с тостами из черного хлеба. Очень вкусно! Еще люблю тыквенный сок – в нем вся польза. Только такой сок нужно обязательно разбавить водой (две доли воды и одна – сока) и пить после еды – иначе может затошнить. Вообще сырую тыкву стоит есть не всем: людям с пониженной кислотностью желудка, гастритами и другими заболеваниями желудочно-кишечного тракта это противопоказано. Но есть альтернатива – варить, запекать или готовить тыкву на пару. В таком виде тыква тоже очень полезна.
 Тыкву нужно натереть на крупной терке и потушить со сливочным маслом (на среднем огне), чтобы постепенно выпарить из нее сок. Теперь – песочное тесто. Взбейте желтки с сахарной пудрой, добавьте 250 г размягченного сливочного масла и перемешайте в миксере. Выложите массу в миску и замесите с мукой так, чтоб тесто было не слишком плотным и не слишком мягким. Раскатайте тесто скалкой до толщины 7-8 мм и облепите им бортики и дно формы для пирога.
Тыкву нужно натереть на крупной терке и потушить со сливочным маслом (на среднем огне), чтобы постепенно выпарить из нее сок. Теперь – песочное тесто. Взбейте желтки с сахарной пудрой, добавьте 250 г размягченного сливочного масла и перемешайте в миксере. Выложите массу в миску и замесите с мукой так, чтоб тесто было не слишком плотным и не слишком мягким. Раскатайте тесто скалкой до толщины 7-8 мм и облепите им бортики и дно формы для пирога.
















 При наличии хотя бы двух из этих признаков, существующих в течение не менее 12 недель, которые необязательно должны быть непрерывными на протяжении последнего полугода, можно поставить диагноз «хронический запор».
При наличии хотя бы двух из этих признаков, существующих в течение не менее 12 недель, которые необязательно должны быть непрерывными на протяжении последнего полугода, можно поставить диагноз «хронический запор».
 3. Питание:
3. Питание: