Сыпной тиф (вшивый сыпной тиф, военный тиф, голодный тиф, европейский тиф, тюремная лихорадка) – вызываемое риккетсиями Провачека. Острое инфекционное заболевание, передающееся от больного человека здоровому через вшей; оно характеризуется преимущественным поражением сосудистой и нервной систем, типичной температурной кривой и сыпью на теле. Иногда сохраняются риккетсии в течении многих лет.
Краткие исторические данные
Описания массовых заболеваний, протекающих с клинической картиной сыпного тифа, встречаются уже в трудах врачей древнего времени, затем о них сообщалось в сочинениях по медицине, относившихся к средним векам и новому времени. Сложившаяся в первой половине XIX века клиническая характеристика болезней позволила в 1856 г. установить нозологическую самостоятельность сыпного и брюшного тифов и выделить их из неопределенной группы горячечных заболеваний.
 Большой вклад в разработку вопросов клиники и патологии сыпного тифа был сделан такими выдающимися клиницистами, как С.П. Боткин – в России, Либермейстер – в Германии и Мерчисон – в Англии. Работами Л.В. Попова (1875) было доказано существование специфических изменений (гранулем) в мелких сосудах головного мозга у людей, погибших от сыпного тифа. В 1877 г. О.О. Мочутковский в Одессе доказал наличие заразного фактора (возбудителя) в крови больных сыпным тифом, а несколько позже Г.Н. Минх на основании эпидемиологических наблюдений высказал мысль о роли вшей в передаче этой инфекции. Позднее роль вшей в передаче инфекции доказал французский ученый Шарль Николь (1909). Работами Риккетса (в Америке), Провачека (в Чехии) были установлены важнейшие особенности возбудителя (риккетсий Провачека).
Большой вклад в разработку вопросов клиники и патологии сыпного тифа был сделан такими выдающимися клиницистами, как С.П. Боткин – в России, Либермейстер – в Германии и Мерчисон – в Англии. Работами Л.В. Попова (1875) было доказано существование специфических изменений (гранулем) в мелких сосудах головного мозга у людей, погибших от сыпного тифа. В 1877 г. О.О. Мочутковский в Одессе доказал наличие заразного фактора (возбудителя) в крови больных сыпным тифом, а несколько позже Г.Н. Минх на основании эпидемиологических наблюдений высказал мысль о роли вшей в передаче этой инфекции. Позднее роль вшей в передаче инфекции доказал французский ученый Шарль Николь (1909). Работами Риккетса (в Америке), Провачека (в Чехии) были установлены важнейшие особенности возбудителя (риккетсий Провачека).
Классические исследования (1916-1921) видного советского ученого И.В. Давыдовского были завершены всесторонним описанием патологической анатомии сыпного тифа. С 1916 г. в лабораторной диагностике сыпного тифа применяется серологическая реакция Вейля – Феликса. В 1939 г. Дюраном была получена вакцина для прививок против сыпного тифа. Подробно изучены биологические свойства возбудителя, эпидемиология, патогенез, иммуногенез, детально описана клиника во всех ее вариантах. С 1950 г. для лечения сыпного тифа стали с успехом применять антибиотики (синтомицин, левомицетин, биомицин, тетрациклин). В Росси сыпной тиф ликвидирован.
Риккетсии Провачека
 Возбудителем болезни являются риккетсии Провачека, которые представляют собой микроорганизмы, паразитирующие в клетках эндотелия кровеносных капилляров. В естественных условиях риккетсий Провачека размножаются в клетках эндотелия кровеносных капилляров больного человека и в эпителиальных клетках стенки кишки зараженных ими вшей. Риккетсий могут культивироваться в легочной ткани белых мышей и на хорион-аллантоисной оболочке зародыша куриного яйца, что используют для получения вакцин против сыпного тифа (вакцины Дюрана и Кокса). Риккетсии быстро гибнут во влажной среде, но длительно сохраняются в фекалиях вшей и в высушенном состоянии. Погибают при температуре 100 , под действием обычных дезсредств.
Возбудителем болезни являются риккетсии Провачека, которые представляют собой микроорганизмы, паразитирующие в клетках эндотелия кровеносных капилляров. В естественных условиях риккетсий Провачека размножаются в клетках эндотелия кровеносных капилляров больного человека и в эпителиальных клетках стенки кишки зараженных ими вшей. Риккетсий могут культивироваться в легочной ткани белых мышей и на хорион-аллантоисной оболочке зародыша куриного яйца, что используют для получения вакцин против сыпного тифа (вакцины Дюрана и Кокса). Риккетсии быстро гибнут во влажной среде, но длительно сохраняются в фекалиях вшей и в высушенном состоянии. Погибают при температуре 100 , под действием обычных дезсредств.
Причины
Источником инфекции является только больной человек в сроки от последних двух дней инкубационного периода вплоть до 7-8-го дня с момента установления у него нормальной температуры после окончания лихорадки.
 Вошь (главным образом платяная), насосавшись крови больного, становится заразительной для здоровых людей лишь через 4-5 дней. В течение этого срока риккетсии Провачека, проникнув в пищеварительный тракт вши вместе с кровью больного, после внедрения их в эпителиальные клетки, выстилающие изнутри стенку кишки, размножаются в огромных количествах. Когда количество размножившихся риккетсий оказывается особенно значительным, эпителиальная клетка разрывается и риккетсии вместе с испражнениями вши выводятся наружу, загрязняя кожу и белье того человека, на теле которого вошь паразитирует в данный момент. Расчесывая кожу, человек втирает испражнения насекомого в место укуса, риккетсии внедряются в организм человека и включаются в ток крови. С этого момента начинается инкубационный период болезни.
Вошь (главным образом платяная), насосавшись крови больного, становится заразительной для здоровых людей лишь через 4-5 дней. В течение этого срока риккетсии Провачека, проникнув в пищеварительный тракт вши вместе с кровью больного, после внедрения их в эпителиальные клетки, выстилающие изнутри стенку кишки, размножаются в огромных количествах. Когда количество размножившихся риккетсий оказывается особенно значительным, эпителиальная клетка разрывается и риккетсии вместе с испражнениями вши выводятся наружу, загрязняя кожу и белье того человека, на теле которого вошь паразитирует в данный момент. Расчесывая кожу, человек втирает испражнения насекомого в место укуса, риккетсии внедряются в организм человека и включаются в ток крови. С этого момента начинается инкубационный период болезни.
В царской России, особенно в годы неурожая, стихийных бедствий и в периоды войн, наблюдались большие эпидемии сыпного тифа. Характерно, что еще в XIX веке эпидемии сыпного тифа поражали страны Европы, а число жертв этой болезни нередко превышало потери от боевых операций.
На протяжении 1918-1922 гг. в молодой Советской стране, отражавшей на фронтах гражданской войны многочисленных интервентов, возникла и приняла огромные размеры эпидемия сыпного тифа; лишь система государственных противоэпидемических мероприятий позволила пресечь распространение этой инфекции. В 1948-1953 гг. встречались единичные случаи сыпного тифа с преобладанием легких и средней тяжести форм болезни; по клиническому течению нельзя было провести отличий между первичным и повторным заболеванием. С 1954 г. сыпной тиф в России ликвидирован.
Патогенез и патологическая анатомия
Проникнув из испражнений зараженной вши через расчес, трещину кожи или место укуса в кровь человека, риккетсии разносятся ею по всему организму. Будучи внутриклеточными паразитами, они поражают эндотелий артериол и капилляров, вызывая здесь развитие характерных гистологических изменений. Наряду с эндоваскулитами и с образованием тромбов наблюдаются деструкция мелких сосудов, стазы и кровоизлияния. Характерны также специфические сыпнотифозные гранулемы – скопления клеток, окружающие мелкий кровеносный сосуд наподобие муфты.
 Перечисленные изменения сосудов наблюдаются в различных органах и тканях, но особенно они выражены в продолговатом мозгу и в других отделах центральной нервной системы, включая кору головного мозга. Этим объясняется наличие ряда клинических симптомов со стороны нервной системы, расстройство кровообращения и развитие менингоэнцефалита – факторы, определяющие важнейшие проявления болезни.
Перечисленные изменения сосудов наблюдаются в различных органах и тканях, но особенно они выражены в продолговатом мозгу и в других отделах центральной нервной системы, включая кору головного мозга. Этим объясняется наличие ряда клинических симптомов со стороны нервной системы, расстройство кровообращения и развитие менингоэнцефалита – факторы, определяющие важнейшие проявления болезни.
Вследствие аналогичных изменений в мелких кровеносных сосудах, питающих узлы симпатической и парасимпатической нервной системы, нарушается ряд вегетативных функций, включая обмен веществ и периферическое кровообращение. Развитием специфического тромбоэндоваскулита и стазов крови в артериолах и капиллярах объясняется образование на коже розеол и петехий, появляющихся с 4-5-го дня болезни.
Все эти нарушения в организме больного усиливаются вследствие специфической интоксикации, вызванной продуктами обмена возбудителей болезни: токсины риккетсии Провачека угнетают деятельность нервной системы и вызывают парез кровеносных сосудов. Под влиянием токсинов возбудителя у больных сыпным тифом дезорганизуется кровообращение в артериолах и капиллярах, что особенно резко выражено в центральной нервной системе.
Симптомы эпидемического сыпного тифа
Инкубационный период сыпного тифа продолжается от 6 до 23 дней, в среднем 10-14. Все течение болезни отличается четкой последовательностью возникновения и угасания симптомов (цикличностью). Болезнь начинается довольно остро, без продромальных явлений или с коротким (6-8 часов) периодом предвестников, выражающихся такими симптомами, как общее недомогание, разбитость во всем теле, головная боль. Вслед за этим появляется познабливание, и температура начинает быстро повышаться, достигая 38,5 градусов (утром) и 39,5 (вечером). На таком или даже на более высоком уровне температура держится в течение последующих 7-9 дней; в конце лихорадочного периода она снижается ускоренным лизисом. Общая продолжительность лихорадочного периода 10 – 11 дней.
Вследствие того, что клиническое течение сыпного тифа отличается четкой последовательностью нарастания и убывания симптомов (цикличностью), необходимо при наблюдении за больным учитывать период заболевания: это важно для распознавания болезни и своевременного осуществления лечебных мероприятий.
 В первые 3-4 дня болезни (до появления на коже типичной сыпи) симптоматика характеризуется следующим. Больной жалуется на резкую головную боль, разбитость во всем теле, бессонницу. Нервно-психическая деятельность его отличается общим возбуждением. При тяжелом течении сыпного тифа может наступить помрачение сознания, бред; больной возбужден и даже агрессивен, за ним требуется особое наблюдение, так как больные сыпным тифом с помраченным сознанием иногда стремятся уйти из больницы, выброситься в окно и т.п.
В первые 3-4 дня болезни (до появления на коже типичной сыпи) симптоматика характеризуется следующим. Больной жалуется на резкую головную боль, разбитость во всем теле, бессонницу. Нервно-психическая деятельность его отличается общим возбуждением. При тяжелом течении сыпного тифа может наступить помрачение сознания, бред; больной возбужден и даже агрессивен, за ним требуется особое наблюдение, так как больные сыпным тифом с помраченным сознанием иногда стремятся уйти из больницы, выброситься в окно и т.п.
В случаях средней тяжести при осмотре больного в первые 3-4 дня обращает на себя внимание такой симптом сыпного тифа, как значительная гиперемия и одутловатость лица, инъекция сосудов склер (красные, блестящие «кроличьи» глаза) и конъюнктив верхнего и нижнего века. Важно подчеркнуть, что при сыпном тифе нет воспалительных изменений слизистой оболочки века (конъюнктивита), а наблюдается лишь инъекция мелких кровеносных сосудов, питающих конъюнктивы. Дыхание обычно учащено. Частота пульса соответствует уровню температуры или даже несколько опережает ее (тахикардия).
При осмотре зева нередко можно заметить высыпания на слизистой оболочке – энантему, а у самого основания язычка – мелкоточечные кровоизлияния. Язык суховат, равномерно покрыт грязно-серым или коричневым налетом, позднее на нем могут образоваться глубокие трещины. Селезенка увеличивается умеренно, причем уже с 4-5-го дня это увеличение можно выявить путем перкуссии, а позднее и при пальпации. Печень умеренно увеличивается с 4-6-го дня болезни. Стул задержан.
Симптомы эпидемического сыпного тифа первых 3-4 дней заболевания в типичных случаях характерна и позволяет поставить диагноз или предположить его с достаточным основанием. Необходимо стремиться ставить диагноз сыпного тифа в пределах первых 3-5 дней болезни, еще до появления сыпи. После того как на 4-й, 5-й или 6-й день болезни появится сыпь на коже, диагноз сыпного тифа обычно уже не встречает затруднений.
Необходимо подчеркнуть, что сыпь появляется не ранее 4-го и не позже 6-го дня болезни.
Для типичных случаев болезни характерна полиморфная (неоднородная по величине и форме) розеолезлая или розеолезно-петехиальная сыпь. Она локализуется преимущественно на сгибательных поверхностях рук, на боковых поверхностях туловища, менее обильна она на спине, на внутренней поверхности бедер и голеней.
В редких случаях сыпь бывает настолько обильной, что появляется на ладонях и подошвах, поражает кожу лица. Воспалительный характер изменений мелких кровеносных сосудов в области розеол подтверждается тем, что если растянуть кожу или надавить на нее в области розеол, то они исчезают благодаря вытеснению крови из сосудов. Что касается петехий, образующихся в центре розеол или вне их, то они представляют точечные, кровоизлияния в кожу. Розеолы сохраняются около 4-5 дней, затем бледнеют с небольшой пигментацией и легким отшелушиванием кожи на месте имевшихся высыпаний. При сыпном тифе повышена ломкость капилляров, что устанавливают с помощью симптомов щипка, жгута или наложения банки.
Чтобы получить симптом щипка у больного сыпным тифом, достаточно ущипнуть кожу на груди: вслед за этим появится кровоподтек. При наложении на плечо больного резинового жгута ниже места перетяжки образуются точечные кровоизлияния. Под сухой банкой, поставленной на спине или груди у больного сыпным тифом, появляются множественные петехии.
В разгар лихорадочного периода сыпного тифа картина крови характеризуется умеренным нейтрофильным лейкоцитозом (до 9000-11 000 лейкоцитов в 1 мм) при выраженном сдвиге влево (в отдельных случаях до 35-40% палочкоядерных лейкоцитов); РОЭ ускорена. Для картины крови с 3-5-го дня болезни характерна также анэозинофилия и относительный лимфоцитоз.
К 8-9-му дню болезни все патологические симптомы достигают максимального развития: кровяное давление (артериальное и венозное) снижено, напряжение пульса уменьшено, тоны сердца приглушены, а в ряде случаев имеется расширение перкуторных границ сердца и систолический шум на верхушке – признаки сыпнотифозного миокардита. Преимущественно страдает сосудистая система, что выражается снижением тонуса сосудов, их вялой реакцией на различные внешние раздражители. В этом же периоде обнаруживается увеличение селезенки и печени. При тяжелом течении болезни возможно развитие глубокого бреда, двигательного возбуждения, тремора рук, гиперестезии, понижения остроты слуха, менингоэнцефалитических явлений, включая расстройство речи и глотания. Эти явления исчезают очень медленно.
С момента нормализации температуры во всех случаях сыпного тифа общее состояние выздоравливающего значительно улучшается, сон становится более спокойным, аппетит восстанавливается, а начиная с 7-8-го дня после снижения температуры выздоравливающий может уже встать с постели. При лечении антибиотиками лихорадочный период болезни значительно укорачивается. У детей болезнь протекает легче.
Если наступило достаточно полное клиническое выздоровление, то переболевший сыпным тифом может быть выписан на 12-й день с момента нормализации температуры, так как к этому времени прекращается его заразительность. Это относится и к тем больным, которых лечили антибиотиками. У иммунизированных (привитых) сыпнотифозной вакциной болезнь протекает легче, с лихорадочным периодом, укороченным до 7-8 дней.
Осложнения
В числе возможных осложнений сыпного тифа следует прежде всего отметить трофические поражения тканей (некрозы кожи, пролежни) и тромбофлебиты (чаще страдают вены нижних конечностей). У некоторых больных, особенно при наличии предшествующего истощения организма или при плохом уходе за полостью рта, возможно развитие гнойного паротита. Иногда развивается ограниченная двусторонняя очаговая пневмония; у детей возможны отиты. Не представляют редкости токсические невриты слухового нерва, хотя у этих больных вскоре (обычно уже к моменту выписки из стационара) острота слуха полностью восстанавливается. В отдельных тяжело протекающих случаях наблюдается развитие сыпнотифозного менингоэнцефалита. Перенесенное заболевание оставляет после себя некоторый иммунитет и рецидивов не наблюдается.

Лечение эпидемического сыпного тифа
Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклинового ряда. При непереносимости их – левомицетин.
Профилактика
Большое значение имеет борьба с вшивостью, ранняя диагностика, изоляция и лечение больных в профильных стационарах. Ранее проводилась вакцинация во времена эпидемий, сейчас необходимости нет.

 На заболевших Эболой врачах с их согласия испытали экспериментальный препарат против вируса Эбола. Лекарство, разработанное биотехнологической компанией в Сан-Диего, раньше давали лишь подопытным обезьянам. Как человеческий организм отреагирует на этот препарат, не знали даже его создателям. И вот случай представился: когда состояние американских врачей стало крайне тяжелым, коллеги дали им экспериментальное лекарство. Спустя час проявления лихорадки Эболы – обширная сыпь и затрудненное дыхание – пошли на убыль.
На заболевших Эболой врачах с их согласия испытали экспериментальный препарат против вируса Эбола. Лекарство, разработанное биотехнологической компанией в Сан-Диего, раньше давали лишь подопытным обезьянам. Как человеческий организм отреагирует на этот препарат, не знали даже его создателям. И вот случай представился: когда состояние американских врачей стало крайне тяжелым, коллеги дали им экспериментальное лекарство. Спустя час проявления лихорадки Эболы – обширная сыпь и затрудненное дыхание – пошли на убыль. Лечение лихорадки Эбола проводят строго в изоляции. Хотя официально зарегистрированных лекарств и вакцин против лихорадки Эбола в мире нет, «потенциальных» препаратов для лечения от смертельно опасного вируса становится все больше. Тут и экспериментальное лекарство, опробованное на американских врачах, и препарат для лечения лихорадки, созданный одной из канадских фармацевтических корпораций. Представители компании заявили, что власти США разрешили частично испытывать это лекарство на людях. Россия тоже не осталась в стороне: под Новосибирском производят тест-системы для диагностики вируса Эбола и там же, в научном центре вирусологии и биотехнологии «Вектор», создают надежную вакцину от смертоносной лихорадки Эбола. Сейчас препарат испытывают на животных. Когда начнутся клинические испытания, неизвестно – рассказывать что-то о своей вакцине в «Векторе» отказались. А пока лечение лихорадки обграничивается лишь строгим карантином.
Лечение лихорадки Эбола проводят строго в изоляции. Хотя официально зарегистрированных лекарств и вакцин против лихорадки Эбола в мире нет, «потенциальных» препаратов для лечения от смертельно опасного вируса становится все больше. Тут и экспериментальное лекарство, опробованное на американских врачах, и препарат для лечения лихорадки, созданный одной из канадских фармацевтических корпораций. Представители компании заявили, что власти США разрешили частично испытывать это лекарство на людях. Россия тоже не осталась в стороне: под Новосибирском производят тест-системы для диагностики вируса Эбола и там же, в научном центре вирусологии и биотехнологии «Вектор», создают надежную вакцину от смертоносной лихорадки Эбола. Сейчас препарат испытывают на животных. Когда начнутся клинические испытания, неизвестно – рассказывать что-то о своей вакцине в «Векторе» отказались. А пока лечение лихорадки обграничивается лишь строгим карантином.


 Интересный факт, как показали серьезные исследования, проведенные в 2002 году интернациональной командой ученых, крепкий алкоголь не защищает от гриппа и ОРВИ. А вот красное вино создает хорошую защиту против вирусов, выпивавшие примерно по 2 бокала вина в день (1 бокал — 150 мл вина) простуду подхватывали на 44% реже. Выпивавшие меньше – примерно бокал в день – тоже укрепляли свою противопростудную оборону, но не так эффективно. Чтобы прийти к таким выводам, медики в течение года наблюдали более 4 тысяч мужчин. Подобный эффект вина они связывают с полифенолами, которых в сухом красном вине очень много. Они влияют на иммунную систему, усиливая противовирусную защиту. Важно помнить, что болезни печени являются противопоказанием для приема любого алкоголя!
Интересный факт, как показали серьезные исследования, проведенные в 2002 году интернациональной командой ученых, крепкий алкоголь не защищает от гриппа и ОРВИ. А вот красное вино создает хорошую защиту против вирусов, выпивавшие примерно по 2 бокала вина в день (1 бокал — 150 мл вина) простуду подхватывали на 44% реже. Выпивавшие меньше – примерно бокал в день – тоже укрепляли свою противопростудную оборону, но не так эффективно. Чтобы прийти к таким выводам, медики в течение года наблюдали более 4 тысяч мужчин. Подобный эффект вина они связывают с полифенолами, которых в сухом красном вине очень много. Они влияют на иммунную систему, усиливая противовирусную защиту. Важно помнить, что болезни печени являются противопоказанием для приема любого алкоголя! Противопоказания
Противопоказания Читайте также:
Читайте также:
 А вообще вспомнить о прививках взрослым не помешает, если:
А вообще вспомнить о прививках взрослым не помешает, если:
 Осложнения ангины:
Осложнения ангины: Куда легче дети переносят бесклеточные вакцины. Хотя перечисленные осложнения и реакции, подчеркнем, тоже возможны. Такие вакцины в наши поликлиники тоже закупают, но в очень небольшом количестве, рассказали в горздраве, только для проблемных детей (или тех, кому повезет – от авт.). У таких вакцин меньше противопоказаний, реже температурные реакции, а главное – из них исключены примеси, а остается только основной элемент микроба (белок), достаточный для формирования иммунитета. Такие вакцины еще называют очищенными. И их-то как раз в Красноярске можно поставить за деньги. Чтобы понять, почему не бесплатно, достаточно сравнить ценник. Эта вакцина стоит уже 1000 рублей. Для бюджета неподъемно, а родители могут выбирать.
Куда легче дети переносят бесклеточные вакцины. Хотя перечисленные осложнения и реакции, подчеркнем, тоже возможны. Такие вакцины в наши поликлиники тоже закупают, но в очень небольшом количестве, рассказали в горздраве, только для проблемных детей (или тех, кому повезет – от авт.). У таких вакцин меньше противопоказаний, реже температурные реакции, а главное – из них исключены примеси, а остается только основной элемент микроба (белок), достаточный для формирования иммунитета. Такие вакцины еще называют очищенными. И их-то как раз в Красноярске можно поставить за деньги. Чтобы понять, почему не бесплатно, достаточно сравнить ценник. Эта вакцина стоит уже 1000 рублей. Для бюджета неподъемно, а родители могут выбирать. Есть такие состояния ребенка, связанные с иммунитетом, когда именно для него лучше делать не комплексные вакцины, а разнести отдельные прививки как можно дальше по времени. Тогда лучше выбрать «Инфанрикс». И вдобавок к нему сделать прививку против полиомиелита ИПВ («Имовакс Полио», «Полиорикс»). Если нужно отдельно еще и от гемофильной инфекции привить, тогда нужно будет добавить еще «АктХиб» или «Хиберикс».
Есть такие состояния ребенка, связанные с иммунитетом, когда именно для него лучше делать не комплексные вакцины, а разнести отдельные прививки как можно дальше по времени. Тогда лучше выбрать «Инфанрикс». И вдобавок к нему сделать прививку против полиомиелита ИПВ («Имовакс Полио», «Полиорикс»). Если нужно отдельно еще и от гемофильной инфекции привить, тогда нужно будет добавить еще «АктХиб» или «Хиберикс».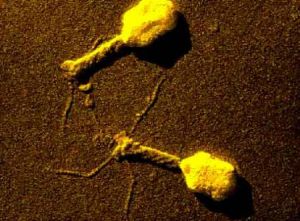
 Большой вклад в разработку вопросов клиники и патологии сыпного тифа был сделан такими выдающимися клиницистами, как С.П. Боткин – в России, Либермейстер – в Германии и Мерчисон – в Англии. Работами Л.В. Попова (1875) было доказано существование специфических изменений (гранулем) в мелких сосудах головного мозга у людей, погибших от сыпного тифа. В 1877 г. О.О. Мочутковский в Одессе доказал наличие заразного фактора (возбудителя) в крови больных сыпным тифом, а несколько позже Г.Н. Минх на основании эпидемиологических наблюдений высказал мысль о роли вшей в передаче этой инфекции. Позднее роль вшей в передаче инфекции доказал французский ученый Шарль Николь (1909). Работами Риккетса (в Америке), Провачека (в Чехии) были установлены важнейшие особенности возбудителя (риккетсий Провачека).
Большой вклад в разработку вопросов клиники и патологии сыпного тифа был сделан такими выдающимися клиницистами, как С.П. Боткин – в России, Либермейстер – в Германии и Мерчисон – в Англии. Работами Л.В. Попова (1875) было доказано существование специфических изменений (гранулем) в мелких сосудах головного мозга у людей, погибших от сыпного тифа. В 1877 г. О.О. Мочутковский в Одессе доказал наличие заразного фактора (возбудителя) в крови больных сыпным тифом, а несколько позже Г.Н. Минх на основании эпидемиологических наблюдений высказал мысль о роли вшей в передаче этой инфекции. Позднее роль вшей в передаче инфекции доказал французский ученый Шарль Николь (1909). Работами Риккетса (в Америке), Провачека (в Чехии) были установлены важнейшие особенности возбудителя (риккетсий Провачека). Возбудителем болезни являются риккетсии Провачека, которые представляют собой микроорганизмы, паразитирующие в клетках эндотелия кровеносных капилляров. В естественных условиях риккетсий Провачека размножаются в клетках эндотелия кровеносных капилляров больного человека и в эпителиальных клетках стенки кишки зараженных ими вшей. Риккетсий могут культивироваться в легочной ткани белых мышей и на хорион-аллантоисной оболочке зародыша куриного яйца, что используют для получения вакцин против сыпного тифа (вакцины Дюрана и Кокса). Риккетсии быстро гибнут во влажной среде, но длительно сохраняются в фекалиях вшей и в высушенном состоянии. Погибают при температуре 100 , под действием обычных дезсредств.
Возбудителем болезни являются риккетсии Провачека, которые представляют собой микроорганизмы, паразитирующие в клетках эндотелия кровеносных капилляров. В естественных условиях риккетсий Провачека размножаются в клетках эндотелия кровеносных капилляров больного человека и в эпителиальных клетках стенки кишки зараженных ими вшей. Риккетсий могут культивироваться в легочной ткани белых мышей и на хорион-аллантоисной оболочке зародыша куриного яйца, что используют для получения вакцин против сыпного тифа (вакцины Дюрана и Кокса). Риккетсии быстро гибнут во влажной среде, но длительно сохраняются в фекалиях вшей и в высушенном состоянии. Погибают при температуре 100 , под действием обычных дезсредств. Вошь (главным образом платяная), насосавшись крови больного, становится заразительной для здоровых людей лишь через 4-5 дней. В течение этого срока риккетсии Провачека, проникнув в пищеварительный тракт вши вместе с кровью больного, после внедрения их в эпителиальные клетки, выстилающие изнутри стенку кишки, размножаются в огромных количествах. Когда количество размножившихся риккетсий оказывается особенно значительным, эпителиальная клетка разрывается и риккетсии вместе с испражнениями вши выводятся наружу, загрязняя кожу и белье того человека, на теле которого вошь паразитирует в данный момент. Расчесывая кожу, человек втирает испражнения насекомого в место укуса, риккетсии внедряются в организм человека и включаются в ток крови. С этого момента начинается инкубационный период болезни.
Вошь (главным образом платяная), насосавшись крови больного, становится заразительной для здоровых людей лишь через 4-5 дней. В течение этого срока риккетсии Провачека, проникнув в пищеварительный тракт вши вместе с кровью больного, после внедрения их в эпителиальные клетки, выстилающие изнутри стенку кишки, размножаются в огромных количествах. Когда количество размножившихся риккетсий оказывается особенно значительным, эпителиальная клетка разрывается и риккетсии вместе с испражнениями вши выводятся наружу, загрязняя кожу и белье того человека, на теле которого вошь паразитирует в данный момент. Расчесывая кожу, человек втирает испражнения насекомого в место укуса, риккетсии внедряются в организм человека и включаются в ток крови. С этого момента начинается инкубационный период болезни. Перечисленные изменения сосудов наблюдаются в различных органах и тканях, но особенно они выражены в продолговатом мозгу и в других отделах центральной нервной системы, включая кору головного мозга. Этим объясняется наличие ряда клинических симптомов со стороны нервной системы, расстройство кровообращения и развитие менингоэнцефалита – факторы, определяющие важнейшие проявления болезни.
Перечисленные изменения сосудов наблюдаются в различных органах и тканях, но особенно они выражены в продолговатом мозгу и в других отделах центральной нервной системы, включая кору головного мозга. Этим объясняется наличие ряда клинических симптомов со стороны нервной системы, расстройство кровообращения и развитие менингоэнцефалита – факторы, определяющие важнейшие проявления болезни. В первые 3-4 дня болезни (до появления на коже типичной сыпи) симптоматика характеризуется следующим. Больной жалуется на резкую головную боль, разбитость во всем теле, бессонницу. Нервно-психическая деятельность его отличается общим возбуждением. При тяжелом течении сыпного тифа может наступить помрачение сознания, бред; больной возбужден и даже агрессивен, за ним требуется особое наблюдение, так как больные сыпным тифом с помраченным сознанием иногда стремятся уйти из больницы, выброситься в окно и т.п.
В первые 3-4 дня болезни (до появления на коже типичной сыпи) симптоматика характеризуется следующим. Больной жалуется на резкую головную боль, разбитость во всем теле, бессонницу. Нервно-психическая деятельность его отличается общим возбуждением. При тяжелом течении сыпного тифа может наступить помрачение сознания, бред; больной возбужден и даже агрессивен, за ним требуется особое наблюдение, так как больные сыпным тифом с помраченным сознанием иногда стремятся уйти из больницы, выброситься в окно и т.п.